

Материал статьи основан на экспертных комментариях и разборе правовых аспектов деятельности медицинских организаций
Адвокат и профессиональный медиатор. Президент Ассоциации юристов медицинских клиник. Эксперт Национальной ассоциации медицинских организаций. Эксперт Школы Медицинского Бизнеса, соавтор книги «Как открыть прибыльную клинику». Блогер и открытый публичный специалист в области защиты прав врачей и медицинских организаций
15.03.2026
Дата публикации
15.03.2026
Дата обновления
5 мин.
Время на чтение
65
Просмотров
Содержание
- Введение: почему превентивная медицина сталкивается с юридическими вызовами
- 1. Превентивная медицина: где заканчивается инновация и начинается нарушение закона
- 2. БАДы, капельницы и коктейли: как не нарушить закон
- 3. Как защитить себя и клинику: пошаговые рекомендации
- 4. Можно ли заниматься превентивной медициной легально?
- Мнение автора
- Часто задаваемые вопросы
Правовые риски и возможности превентивной медицины в России: как работать легально и эффективно
Введение: почему превентивная медицина сталкивается с юридическими вызовами
Превентивная и интегративная медицина - одно из самых перспективных направлений современного здравоохранения. Она обещает не только лечение, но и профилактику заболеваний, улучшение качества жизни, омоложение и персонализированный подход к здоровью. Однако на практике врачи и медицинские организации сталкиваются с серьезными правовыми проблемами: от отсутствия четких стандартов до рисков судебных разбирательств.
С 1 сентября 2025 года вступили в силу новые нормативные акты, регулирующие медицинскую деятельность, в том числе превентивную. Но даже с обновлениями законодательства остаются зоны неопределенности: как правильно оформлять медицинскую документацию, какие методы считаются легальными, как защитить себя от жалоб пациентов и проверок Росздравнадзора?
В этой статье разберем:
С 1 сентября 2025 года вступили в силу новые нормативные акты, регулирующие медицинскую деятельность, в том числе превентивную. Но даже с обновлениями законодательства остаются зоны неопределенности: как правильно оформлять медицинскую документацию, какие методы считаются легальными, как защитить себя от жалоб пациентов и проверок Росздравнадзора?
В этой статье разберем:
- Какие правовые ловушки подстерегают врачей превентивной медицины
- Как легально применять БАДы, инфузионную терапию и персонализированные схемы лечения
- Что изменилось с 1 сентября 2025 года и как это влияет на работу клиник
- Практические рекомендации по минимизации юридических рисков
1. Превентивная медицина: где заканчивается инновация и начинается нарушение закона
1.1. Отсутствие стандартов = повышенные риски
Превентивная медицина оперирует методами, которые часто не закреплены в клинических рекомендациях или стандартах Минздрава. Это создает две ключевые проблемы:
Даже если метод эффективен, его применение без юридического обоснования может привести к штрафам, приостановке лицензии или судебным искам.
- Невозможность объективной оценки качества медицинской помощи. Если нет утвержденных протоколов, эксперты Росздравнадзора или суда будут оценивать действия врача субъективно. Пример: фототерапия в эстетической гинекологии - нет ни клинических рекомендаций, ни стандартов. Как эксперт определит, правильно ли проведена процедура?
- Риск признания методов «немедицинскими». Если специалист (например, нутрициолог без медицинского образования) назначает БАДы или процедуры, не имея на это прав, его действия могут быть расценены как незаконное занятие медицинской деятельностью (ст. 49 ФЗ № 323).
Даже если метод эффективен, его применение без юридического обоснования может привести к штрафам, приостановке лицензии или судебным искам.
1.2. Кто имеет право заниматься превентивной медициной?
В Российской Федерации медицинская деятельность строго регулируется законодательством, и превентивная медицина не является исключением. Согласно действующим нормам, право на занятие медицинской деятельностью, включая превентивные методы, имеют только квалифицированные специалисты с медицинским образованием и соответствующей лицензией.
Кто может оказывать услуги в сфере превентивной медицины?
Кто не имеет права заниматься превентивной медициной?
Почему это важно?
Превентивная медицина - это лицензируемый вид медицинской деятельности, и заниматься ею имеют право только врачи с медицинским образованием и соответствующей специализацией. Специалисты без медицинского диплома (нутрициологи, коучи, консультанты) не могут назначать лечение, процедуры или препараты, так как это противоречит законодательству и создаёт риски для здоровья пациентов.
Кто может оказывать услуги в сфере превентивной медицины?
- Врачи с медицинским дипломом - только они имеют право проводить медицинские вмешательства, включая диагностику, назначение лечения, процедур и препаратов.
- Медицинские организации, обладающие лицензией на конкретные виды деятельности (например, терапия, капельная терапия, косметология или эстетическая гинекология).
Кто не имеет права заниматься превентивной медициной?
- Нутрициологи, коучи по здоровью, консультанты по питанию и другие специалисты без медицинского образования - они не вправе проводить медицинские вмешательства, назначать лечение, БАДы или инфузионную терапию.
- Студенты медицинских ВУЗов - даже если они проходят обучение, они не имеют права осуществлять медицинскую деятельность без надлежащей квалификации и лицензии.
- Лица, не имеющие медицинского образования, но позиционирующие себя как специалисты в области здоровья (например, бывшие юристы, экономисты или психологи, переквалифицировавшиеся в нутрициологов).
Почему это важно?
- Незаконное оказание медицинских услуг (в том числе назначение БАДов, процедур или лечения без медицинского образования) может быть расценено как нарушение законодательства (ст. 49 ФЗ № 323 «Об основах охраны здоровья граждан в Российской Федерации»).
- Отсутствие медицинской квалификации увеличивает риск неправильной диагностики, неэффективного или опасного лечения, что может привести к осложнениям для пациентов и юридическим последствиям для специалиста.
- Дискредитация превентивной медицины - неквалифицированные действия псевдоспециалистов подрывают доверие к этому направлению, создавая негативный имидж даже для профессиональных врачей.
Превентивная медицина - это лицензируемый вид медицинской деятельности, и заниматься ею имеют право только врачи с медицинским образованием и соответствующей специализацией. Специалисты без медицинского диплома (нутрициологи, коучи, консультанты) не могут назначать лечение, процедуры или препараты, так как это противоречит законодательству и создаёт риски для здоровья пациентов.
2. БАДы, капельницы и коктейли: как не нарушить закон
2.1. Назначение БАДов: что изменилось с 1 сентября 2025 года
До недавнего времени БАДы назначались «в обход» официальной документации. Сейчас ситуация изменилась благодаря Федеральному закону № 150 от 7 июня 2025 года. Теперь:
БАДы можно вносить в медицинскую карту, но только если они:
❌ Что остается под запретом:
Если БАД не входит в официальный перечень, но вы считаете его эффективным, оформите альтернативный вариант в медицинской карте (например, «рекомендован прием витамина D в дозе ХХХ МЕ/сутки, пациент выбрал препарат Y»). Это снизит риски при проверке.
БАДы можно вносить в медицинскую карту, но только если они:
- Включены в перечень, утвержденный Минздравом и согласованный с Роспотребнадзором.
- Назначаются строго по показаниям (с обоснованием в медицинской документации).
- Соответствуют рекомендациям (пока таких почти нет).
❌ Что остается под запретом:
- Рекомендация БАДов, не прошедших регистрацию в России («Честный знак»).
- Назначение без медицинских показаний (например, «для общего укрепления»).
- Финансовые связи с производителями БАДов (запрещено принимать вознаграждения или заключать соглашения).
Если БАД не входит в официальный перечень, но вы считаете его эффективным, оформите альтернативный вариант в медицинской карте (например, «рекомендован прием витамина D в дозе ХХХ МЕ/сутки, пациент выбрал препарат Y»). Это снизит риски при проверке.
2.2. Инфузионная терапия: почему «капельница-бар» - это юридическая бомба
«Капельница-бары», где пациенты получают «коктейли» для «омоложения» или «повышения энергии», стали модным трендом. Однако с юридической точки зрения это один из самых рискованных форматов работы. Проблемы:
1. Отсутствие прозрачности состава.
2. Назначение без показаний.
3. Проблемы с лицензированием.
В одном из дел клиника выиграла суд после жалобы пациентки на ухудшение здоровья после приема БАДов. Причина: эксперты признали, что услуга не является медицинской (так как в номенклатуре нет должности «врач превентивной медицины»). Однако такой исход — это скорее исключение, чем правило. В большинстве случаев клиники проигрывают из-за некорректного оформления документации.
1. Отсутствие прозрачности состава.
- Пациенты часто не знают, какие препараты входят в «коктейль».
- Если клиника отказывается выдавать рецепт или схему лечения, это нарушение прав пациента (ст. 22 ФЗ № 323).
2. Назначение без показаний.
- Каждый компонент коктейля должен быть обоснован диагнозом и клиническими рекомендациями.
- Пример: если в коктейле есть препарат для лечения анемии, но у пациента нет подтвержденного дефицита железа, это нарушение порядка оказания медицинской помощи.
3. Проблемы с лицензированием.
- Инфузионная терапия может проводиться только в условиях дневного стационара или амбулаторно, если это разрешено инструкцией к препарату.
- Смешивать препараты разных категорий (амбулаторные + стационарные) запрещено.
В одном из дел клиника выиграла суд после жалобы пациентки на ухудшение здоровья после приема БАДов. Причина: эксперты признали, что услуга не является медицинской (так как в номенклатуре нет должности «врач превентивной медицины»). Однако такой исход — это скорее исключение, чем правило. В большинстве случаев клиники проигрывают из-за некорректного оформления документации.
3. Как защитить себя и клинику: пошаговые рекомендации
3.1. Документация как основной инструмент юридической защиты в превентивной медицине
В превентивной медицине корректное оформление медицинской документации является ключевым фактором, определяющим законность и безопасность медицинской деятельности. Отсутствие стандартизированных протоколов и клинических рекомендаций для многих методов превентивной медицины делает документацию единственным доказательством обоснованности и качества оказанной помощи. Ниже приведены основные виды документов, которые должны быть оформлены в соответствии с законодательством Российской Федерации, а также требования к их содержанию.
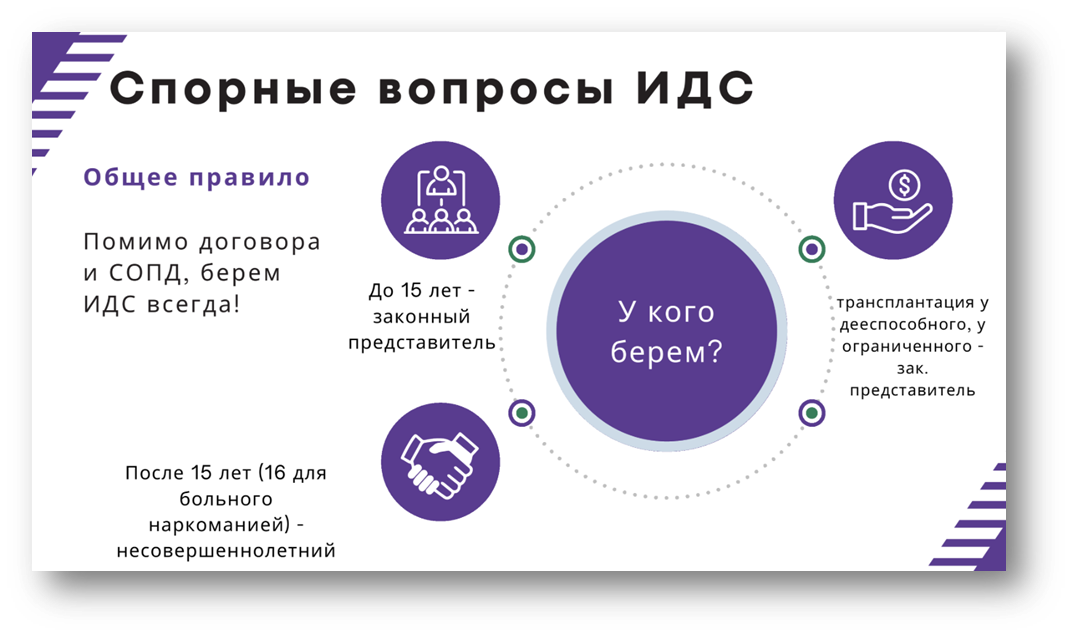
1. Информированное добровольное согласие (ИДС)
Информированное добровольное согласие (ИДС) - это документ, подтверждающий, что пациент осознаёт цель, методы, возможные риски и альтернативные варианты лечения, а также добровольно соглашается на медицинское вмешательство.
Требования к оформлению ИДС:
ИДС должно быть оформлено до начала лечения и храниться в медицинской карте пациента.
1. Информированное добровольное согласие (ИДС)
Информированное добровольное согласие (ИДС) - это документ, подтверждающий, что пациент осознаёт цель, методы, возможные риски и альтернативные варианты лечения, а также добровольно соглашается на медицинское вмешательство.
Требования к оформлению ИДС:
- Цель лечения - должно быть чётко указано, для чего проводится процедура или назначается препарат (например, "профилактика хронических заболеваний", "восстановление после COVID-19").
- Описание метода - пациент должен быть проинформирован о том, какие именно процедуры или препараты будут использоваться.
- Возможные риски - необходимо перечислить все потенциальные осложнения или побочные эффекты.
- Альтернативные методы лечения - если существуют другие способы достижения цели, пациент должен быть проинформирован о них.
- Подпись пациента - подтверждение того, что он ознакомлен с информацией и согласен на предложенное лечение.
ИДС должно быть оформлено до начала лечения и храниться в медицинской карте пациента.
2. Персонализированный план лечения
План лечения - это документ, который разрабатывается для каждого пациента индивидуально и содержит детальную информацию о диагнозе, целях терапии, назначаемых процедурах и препаратах, а также ожидаемых результатах.
Требования к оформлению плана лечения:
План лечения должен быть персонализированным и учитывать индивидуальные особенности пациента. Он должен быть согласован с пациентом и подписан лечащим врачом.
3. Протоколы врачебных комиссий
Врачебная комиссия созывается в случаях, когда планируется отступление от клинических рекомендаций или стандартов, а также при назначении препаратов off-label (вне инструкции).
Когда требуется протокол врачебной комиссии:
Требования к оформлению протокола:
Протокол врачебной комиссии обязателен при использовании нестандартных методов лечения и служит доказательством обоснованности принятых решений в случае проверок или судебных разбирательств.
4. Направления на анализы и процедуры
Все назначения анализов, исследований или процедур должны быть оформлены официальными направлениями, подписанными лечащим врачом.
Требования к оформлению направлений:
Направления не могут выдаваться "по желанию пациента" без медицинских показаний. Все назначения должны быть обоснованы и зафиксированы в медицинской карте.
Корректное оформление медицинской документации - информированное добровольное согласие, персонализированный план лечения, протоколы врачебных комиссий и направления на процедуры - является основным инструментом юридической защиты для врачей и медицинских организаций, занимающихся превентивной медициной. Эти документы подтверждают обоснованность и законность медицинских вмешательств, а также помогают избежать претензий со стороны пациентов и контролирующих органов.
План лечения - это документ, который разрабатывается для каждого пациента индивидуально и содержит детальную информацию о диагнозе, целях терапии, назначаемых процедурах и препаратах, а также ожидаемых результатах.
Требования к оформлению плана лечения:
- Диагноз - должен быть поставлен на основании жалоб пациента, анамнеза, осмотра и, при необходимости, лабораторных или инструментальных исследований.
- Показания к лечению - необходимо обосновать, почему выбран именно этот метод или препарат (например, "назначение витамина D показано при дефиците по результатам анализа крови").
- Схема лечения - детальное описание процедур, препаратов, их дозировок и продолжительности курса.
- Ожидаемые результаты - какие изменения в состоянии здоровья пациента предполагается достичь.
- Альтернативные варианты - если существуют другие методы лечения, они должны быть указаны с объяснением, почему был выбран именно этот вариант.
План лечения должен быть персонализированным и учитывать индивидуальные особенности пациента. Он должен быть согласован с пациентом и подписан лечащим врачом.
3. Протоколы врачебных комиссий
Врачебная комиссия созывается в случаях, когда планируется отступление от клинических рекомендаций или стандартов, а также при назначении препаратов off-label (вне инструкции).
Когда требуется протокол врачебной комиссии:
- При использовании методов или препаратов, не входящих в клинические рекомендации.
- При назначении препаратов не по прямому показанию (off-label).
- При изменении формы применения препарата (например, если препарат не предназначен для инфузионной терапии, но врач решил использовать его таким образом).
Требования к оформлению протокола:
- Обоснование решения - почему выбран именно этот метод или препарат, какие данные или исследования подтверждают его эффективность и безопасность.
- Оценка рисков - какие возможные осложнения могут возникнуть и как они будут минимизированы.
- Альтернативные варианты - какие другие методы лечения рассматривались и почему они были отклонены.
- Состав комиссии - должны быть указаны ФИО и должности всех членов комиссии.
- Подписи - протокол должен быть подписан всеми членами комиссии и лечащим врачом.
Протокол врачебной комиссии обязателен при использовании нестандартных методов лечения и служит доказательством обоснованности принятых решений в случае проверок или судебных разбирательств.
4. Направления на анализы и процедуры
Все назначения анализов, исследований или процедур должны быть оформлены официальными направлениями, подписанными лечащим врачом.
Требования к оформлению направлений:
- Диагноз или показания - почему назначается именно это исследование или процедура.
- Цель назначения - что предполагается выяснить или достичь в результате.
- Подпись врача - направление должно быть подписано лечащим врачом, ответственным за ведение пациента.
Направления не могут выдаваться "по желанию пациента" без медицинских показаний. Все назначения должны быть обоснованы и зафиксированы в медицинской карте.
Корректное оформление медицинской документации - информированное добровольное согласие, персонализированный план лечения, протоколы врачебных комиссий и направления на процедуры - является основным инструментом юридической защиты для врачей и медицинских организаций, занимающихся превентивной медициной. Эти документы подтверждают обоснованность и законность медицинских вмешательств, а также помогают избежать претензий со стороны пациентов и контролирующих органов.
3.2. Работа с пациентами: как избежать жалоб
Превентивная медицина, несмотря на свою эффективность и востребованность, остаётся областью, где риск недопонимания и конфликтов с пациентами особенно высок. Это связано с тем, что многие методы не дают мгновенных результатов, требуют длительного соблюдения рекомендаций и изменения образа жизни. Кроме того, пациенты часто приходят с завышенными ожиданиями, формируемыми маркетинговыми обещаниями или историями из интернета. Чтобы минимизировать риск жалоб и судебных разбирательств, медицинским специалистам необходимо придерживаться нескольких ключевых принципов взаимодействия с пациентами.
Прежде всего, никогда не следует обещать гарантированных результатов. Превентивная медицина - это длительный процесс, а не разовая процедура, после которой пациент сразу почувствует улучшение. Многие методы, такие как коррекция образа жизни, приём БАДов или инфузионная терапия, требуют времени для проявления эффекта. Если пациенту обещать быстрый и стопроцентный результат, это может привести к разочарованию, особенно если улучшения не наступят в ожидаемые сроки. Например, курс витаминотерапии или дезинтоксикационных капельниц не избавит от хронической усталости за один сеанс — для этого потребуется комплексный подход, включающий изменение питания, режима сна и физической активности. Важно объяснять пациенту, что превентивная медицина направлена на долгосрочное улучшение здоровья, а не на сиюминутный эффект. Честное информирование о реальных сроках и возможных ограничениях поможет избежать недовольства и претензий в будущем.
Не менее важно подробно объяснять пациенту все возможные риски и побочные эффекты. Превентивные методы, даже если они кажутся безопасными, могут иметь противопоказания или нежелательные последствия. Например, инфузионная терапия, несмотря на свою популярность, может вызвать аллергические реакции, нарушение электролитного баланса или другие осложнения. Пациент должен быть проинформирован о том, что альтернативные методы лечения могут быть менее изучены, чем традиционные, и их эффективность не всегда подтверждена клиническими исследованиями. Если пациент настаивает на использовании нетрадиционных или инновационных методов вместо проверенных, это решение должно быть зафиксировано в информированном добровольном согласии (ИДС). В документе следует указать, что пациенту были разъяснены все риски, но он осознанно выбрал альтернативный вариант. Это защитит врача в случае, если пациент впоследствии предъявит претензии по поводу неэффективности или осложнений.
Ещё один критически важный аспект - полная прозрачность в работе с пациентом. Недоверие и конфликты часто возникают, когда пациент чувствует, что от него что-то скрывают. Например, если клиника предлагает курс инфузионной терапии, но отказывается предоставить подробную информацию о составе "коктейля" или схеме лечения, это может вызвать подозрения. Пациенты имеют полное право знать, какие именно препараты или добавки им назначают, в каких дозировках и с какой целью. Если пациент просит выдать ему схему лечения для продолжения терапии в другой клинике, отказывать в этом нельзя. Согласно законодательству, пациент имеет право на полную информацию о своём лечении, и отказ предоставить её может быть расценен как нарушение его прав. Более того, скрытие информации может привести к тому, что пациент заподозрит недобросовестность медицинского учреждения и подаст жалобу в Росздравнадзор или другие контролирующие органы. Чтобы избежать этого, необходимо предоставлять пациенту всю запрашиваемую информацию, включая копии медицинских документов, схемы лечения и результаты анализов. Это не только соответствует закону, но и способствует формированию доверительных отношений между врачом и пациентом.
Таким образом, грамотная работа с пациентами в превентивной медицине строится на трёх основных принципах: честность в ожиданиях, полное информирование о рисках и прозрачность в предоставлении информации. Соблюдение этих правил поможет избежать конфликтов, жалоб и судебных разбирательств, а также укрепит репутацию медицинского учреждения как надёжного и ответственного партнёра в вопросах здоровья.
Прежде всего, никогда не следует обещать гарантированных результатов. Превентивная медицина - это длительный процесс, а не разовая процедура, после которой пациент сразу почувствует улучшение. Многие методы, такие как коррекция образа жизни, приём БАДов или инфузионная терапия, требуют времени для проявления эффекта. Если пациенту обещать быстрый и стопроцентный результат, это может привести к разочарованию, особенно если улучшения не наступят в ожидаемые сроки. Например, курс витаминотерапии или дезинтоксикационных капельниц не избавит от хронической усталости за один сеанс — для этого потребуется комплексный подход, включающий изменение питания, режима сна и физической активности. Важно объяснять пациенту, что превентивная медицина направлена на долгосрочное улучшение здоровья, а не на сиюминутный эффект. Честное информирование о реальных сроках и возможных ограничениях поможет избежать недовольства и претензий в будущем.
Не менее важно подробно объяснять пациенту все возможные риски и побочные эффекты. Превентивные методы, даже если они кажутся безопасными, могут иметь противопоказания или нежелательные последствия. Например, инфузионная терапия, несмотря на свою популярность, может вызвать аллергические реакции, нарушение электролитного баланса или другие осложнения. Пациент должен быть проинформирован о том, что альтернативные методы лечения могут быть менее изучены, чем традиционные, и их эффективность не всегда подтверждена клиническими исследованиями. Если пациент настаивает на использовании нетрадиционных или инновационных методов вместо проверенных, это решение должно быть зафиксировано в информированном добровольном согласии (ИДС). В документе следует указать, что пациенту были разъяснены все риски, но он осознанно выбрал альтернативный вариант. Это защитит врача в случае, если пациент впоследствии предъявит претензии по поводу неэффективности или осложнений.
Ещё один критически важный аспект - полная прозрачность в работе с пациентом. Недоверие и конфликты часто возникают, когда пациент чувствует, что от него что-то скрывают. Например, если клиника предлагает курс инфузионной терапии, но отказывается предоставить подробную информацию о составе "коктейля" или схеме лечения, это может вызвать подозрения. Пациенты имеют полное право знать, какие именно препараты или добавки им назначают, в каких дозировках и с какой целью. Если пациент просит выдать ему схему лечения для продолжения терапии в другой клинике, отказывать в этом нельзя. Согласно законодательству, пациент имеет право на полную информацию о своём лечении, и отказ предоставить её может быть расценен как нарушение его прав. Более того, скрытие информации может привести к тому, что пациент заподозрит недобросовестность медицинского учреждения и подаст жалобу в Росздравнадзор или другие контролирующие органы. Чтобы избежать этого, необходимо предоставлять пациенту всю запрашиваемую информацию, включая копии медицинских документов, схемы лечения и результаты анализов. Это не только соответствует закону, но и способствует формированию доверительных отношений между врачом и пациентом.
Таким образом, грамотная работа с пациентами в превентивной медицине строится на трёх основных принципах: честность в ожиданиях, полное информирование о рисках и прозрачность в предоставлении информации. Соблюдение этих правил поможет избежать конфликтов, жалоб и судебных разбирательств, а также укрепит репутацию медицинского учреждения как надёжного и ответственного партнёра в вопросах здоровья.
3.3. Юридическая поддержка: когда обращаться к медицинскому адвокату
Консультация юриста необходима, если:
- Вы внедряете новый метод без клинических рекомендаций.
- Пациент подал жалобу в Росздравнадзор или Минздрав.
- Вам требуется разработать внутренние регламенты для превентивных программ.
4. Можно ли заниматься превентивной медициной легально?
Да, но с соблюдением правил:
Соблюдение этих правил позволит:
- Работайте только в рамках лицензии (терапия, косметология, дневной стационар).
- Фиксируйте все назначения в медицинской документации (диагнозы, показания, альтернативы).
- Избегайте назначений «на глаз» — каждый препарат или БАД должен быть обоснован.
- Не игнорируйте изменения законодательства (приказы Минздрава от 1 сентября 2025 года).
- Консультируйтесь с медицинскими юристами при внедрении инновационных методов.
Соблюдение этих правил позволит:
- Защитить себя и клинику от претензий пациентов и проверяющих органов.
- Обеспечить безопасность пациентов за счёт обоснованных и качественных медицинских вмешательств.
- Сохранить репутацию превентивной медицины как эффективного и законного направления здравоохранения.
Понравилась статья?
Мнение автора
Часто задаваемые вопросы
Только врачи с дипломом о высшем медицинском образовании, работающие в медицинских организациях, имеющих лицензию на соответствующие виды деятельности (терапия, косметология и др.). Нутрициологи, коучи по здоровью и другие специалисты без медицинского образования не вправе назначать лечение, БАДы или проводить медицинские вмешательства.
Да, но с 1 сентября 2025 года действуют строгие правила согласно Федеральному закону № 150. БАДы можно вносить в медицинскую карту только при одновременном соблюдении трех условий: они включены в утвержденный Минздравом перечень, назначаются строго по медицинским показаниям (с обоснованием) и соответствуют официальным рекомендациям.
Ключевыми документами являются:
- Информированное добровольное согласие (ИДС), где подробно описаны цель, метод и все возможные риски вмешательства.
- Персонализированный план лечения с обоснованием диагноза, показаний и схемы терапии.
- Протокол врачебной комиссии — при назначении методов или препаратов вне официальных клинических рекомендаций (off-label).
- Направления на анализы и процедуры, подписанные лечащим врачом с указанием цели.
Во-первых, никогда не обещайте быстрого гарантированного результата, объясняя, что превентивная медицина — это долгосрочный процесс. Во-вторых, подробно информируйте о возможных рисках и побочных эффектах. В-третьих, будьте максимально прозрачны: всегда предоставляйте пациенту по его запросу полную информацию о составе назначаемых средств и схемах лечения.
Другие статьи







