

Материал статьи основан на реальных кейсах по подбору, мотивации и удержанию медицинского персонала, а также на эффективных методиках управления командой в клинике
Кандидат педагогических наук
Независимый директор(НАКД)
Сертифицированный интегратор института И. Адизеса
Сертифицированный асессор по методикеHOGAN
Эксперт в управлении человеческим потенциалом и организационной трансформацией.
Ментор для CEO и HRD : развитие карьеры по авторской методике и помощь в проектах.
Независимый директор(НАКД)
Сертифицированный интегратор института И. Адизеса
Сертифицированный асессор по методикеHOGAN
Эксперт в управлении человеческим потенциалом и организационной трансформацией.
Ментор для CEO и HRD : развитие карьеры по авторской методике и помощь в проектах.
06.04.2026
Дата публикации
06.03.2026
Дата обновления
5 мин.
Время на чтение
107
Просмотров
Содержание
- Почему долгосрочное планирование больше не работает (и что пришло ему на смену)
- От управления кабинетами к управлению потоками: Как выстроить идеальный маршрут пациента
- Культура непрерывных улучшений: Когда уборщица не виновата
- Культура непрерывных улучшений: Кайдзен в медицине
- Новая роль руководителя: От надзирателя к вдохновителю
- Технологии как управленческий ресурс: От автоматизации к стратегическим решениям
- Заключение: Пять слагаемых успеха современной клиники
- Мнение автора
- Часто задаваемые вопросы
«Раньше у нас был один план. Сегодня нужно иметь 33»: Главные тренды в управлении медицинской организацией
Управлять медицинской организацией сегодня — это не просто сложно. Это похоже на попытку собрать пазл, детали которого меняют форму прямо у вас в руках. Только что все было стабильно: понятный поток пациентов, отлаженные процессы, предсказуемая маржинальность услуг. А уже через час ситуация может рассыпаться — сменились таможенные правила, и вы остались без ключевых расходников; вышел новый закон, скорректировавший тарифы ОМС; ваш ведущий хирург получил предложение, от которого невозможно отказаться.
Я занимаюсь управленческим консалтингом много лет, работала генеральным директором кадрового агентства, сейчас помогаю руководителям проходить через организационные трансформации. И могу сказать точно: здравоохранение — одна из самых сложных управленческих сред. И дело не только в том, что это сфера жесткого госрегулирования и тотального контроля. Проблема глубже.
Кадровый дефицит, с которым остальной рынок столкнулся лишь вчера, в медицине существует уже годы. Мы привыкли работать в условиях, когда людей просто нет и переманивать их бессмысленно — это только разгоняет зарплаты, но не решает проблему системно. При этом требования пациентов растут быстрее инфляции: им нужен не просто клинический результат, а сервис, доступность, удобство, внимание к мелочам. А еще цифровизация, которая из модного слова превратилась в насущную необходимость, и технологизация, которую нужно как-то увязать с качеством помощи и работой с людьми.
Знакомая картина?
Раньше, лет пять-семь назад, стратегия писалась на годы вперед. Мы спокойно планировали бюджет, закупки, развитие. Сегодня внешняя среда меняется за часы. И ключевой вопрос для нас, руководителей, звучит иначе: как не просто удержать бизнес на плаву, а построить систему, которая выдержит любой шторм? Как сохранить команду, когда вокруг турбулентность, и при этом не потерять в качестве и эффективности?
Ответ может показаться неожиданным, но я пришла к нему через годы практики: секрет не в ужесточении контроля, не в микроменеджменте и не в железобетонных планах. Секрет — в смене самой управленческой парадигмы.
Мы переходим от жесткой иерархии к гибкости. От единственного стратегического плана — к портфелю сценариев. От управления отдельными кабинетами — к управлению потоками пациентов. От административного давления — к лидерству, основанному на доверии и эмоциональном интеллекте.
В этой статье я хочу поделиться с вами своей аналитикой и наблюдениями: что сейчас реально меняется в управлении медицинскими организациями, какие тренды уже стали нормой, а какие только набирают силу. Мы поговорим о стратегии — почему у вас должен быть не просто план «А», а еще и «Б», «В» и, как в старом мультфильме, «33 плана». Обсудим, как выстраивать процессы вокруг пациента, а не вокруг удобства отделений. Затронем самое сложное — работу с командой и новую роль руководителя, который теперь не только администратор, но и наставник, и «человекоподдерживающая» инстанция. И конечно, разберем, как новые технологии становятся нашими помощниками в принятии решений, а не просто очередной статьей расходов.
Надеюсь, этот разговор окажется для вас полезным и, возможно, где-то неожиданным. Поехали.
Я занимаюсь управленческим консалтингом много лет, работала генеральным директором кадрового агентства, сейчас помогаю руководителям проходить через организационные трансформации. И могу сказать точно: здравоохранение — одна из самых сложных управленческих сред. И дело не только в том, что это сфера жесткого госрегулирования и тотального контроля. Проблема глубже.
Кадровый дефицит, с которым остальной рынок столкнулся лишь вчера, в медицине существует уже годы. Мы привыкли работать в условиях, когда людей просто нет и переманивать их бессмысленно — это только разгоняет зарплаты, но не решает проблему системно. При этом требования пациентов растут быстрее инфляции: им нужен не просто клинический результат, а сервис, доступность, удобство, внимание к мелочам. А еще цифровизация, которая из модного слова превратилась в насущную необходимость, и технологизация, которую нужно как-то увязать с качеством помощи и работой с людьми.
Знакомая картина?
Раньше, лет пять-семь назад, стратегия писалась на годы вперед. Мы спокойно планировали бюджет, закупки, развитие. Сегодня внешняя среда меняется за часы. И ключевой вопрос для нас, руководителей, звучит иначе: как не просто удержать бизнес на плаву, а построить систему, которая выдержит любой шторм? Как сохранить команду, когда вокруг турбулентность, и при этом не потерять в качестве и эффективности?
Ответ может показаться неожиданным, но я пришла к нему через годы практики: секрет не в ужесточении контроля, не в микроменеджменте и не в железобетонных планах. Секрет — в смене самой управленческой парадигмы.
Мы переходим от жесткой иерархии к гибкости. От единственного стратегического плана — к портфелю сценариев. От управления отдельными кабинетами — к управлению потоками пациентов. От административного давления — к лидерству, основанному на доверии и эмоциональном интеллекте.
В этой статье я хочу поделиться с вами своей аналитикой и наблюдениями: что сейчас реально меняется в управлении медицинскими организациями, какие тренды уже стали нормой, а какие только набирают силу. Мы поговорим о стратегии — почему у вас должен быть не просто план «А», а еще и «Б», «В» и, как в старом мультфильме, «33 плана». Обсудим, как выстраивать процессы вокруг пациента, а не вокруг удобства отделений. Затронем самое сложное — работу с командой и новую роль руководителя, который теперь не только администратор, но и наставник, и «человекоподдерживающая» инстанция. И конечно, разберем, как новые технологии становятся нашими помощниками в принятии решений, а не просто очередной статьей расходов.
Надеюсь, этот разговор окажется для вас полезным и, возможно, где-то неожиданным. Поехали.
Почему долгосрочное планирование больше не работает (и что пришло ему на смену)
Помните времена, когда мы собирали стратегическую сессию, утверждали план развития на три-пять лет и спокойно шли его реализовывать? Еще 5–7 лет назад это считалось нормой, признаком управленческой зрелости. Сегодня такая роскошь недоступна.
Внешняя среда перестала быть предсказуемой. Она может измениться за часы. Не за дни и не за месяцы, как раньше, а буквально за несколько часов. Вчера вы работали в стабильных условиях, а сегодня столкнулись с новым законом, меняющим правила игры. Или обнаружили, что привычные расходники исчезли из-за сбоя в таможенной политике. Или просто перекрыли на ремонт дорогу, на которой расположена ваша клиника, — и пациентские потоки изменились в одночасье.
В этих условиях «железобетонный» стратегический план, высеченный в камне на стратегической сессии, превращается из актива в главный тормоз. Цепляться за него, когда реальность вокруг уже другая — значит обрекать бизнес на стагнацию.
Ключевой тренд, который я наблюдаю в работе с разными медицинскими организациями, — переход от долгосрочных планов к адаптивным стратегиям.
Внешняя среда перестала быть предсказуемой. Она может измениться за часы. Не за дни и не за месяцы, как раньше, а буквально за несколько часов. Вчера вы работали в стабильных условиях, а сегодня столкнулись с новым законом, меняющим правила игры. Или обнаружили, что привычные расходники исчезли из-за сбоя в таможенной политике. Или просто перекрыли на ремонт дорогу, на которой расположена ваша клиника, — и пациентские потоки изменились в одночасье.
В этих условиях «железобетонный» стратегический план, высеченный в камне на стратегической сессии, превращается из актива в главный тормоз. Цепляться за него, когда реальность вокруг уже другая — значит обрекать бизнес на стагнацию.
Ключевой тренд, который я наблюдаю в работе с разными медицинскими организациями, — переход от долгосрочных планов к адаптивным стратегиям.
Что такое адаптивная стратегия на практике?
Важно понять: мы не отказываемся от видения будущего. Мы не перестаем смотреть вперед. Но сам подход меняется принципиально.
Раньше мы спрашивали себя: «Как нам достичь цели Х через пять лет?» и выстраивали единственный маршрут. Сегодня вопрос звучит иначе: «Какие приоритеты мы ни в коем случае не можем упустить, и как мы будем их достигать в разных обстоятельствах?».
Мы выставляем перечень приоритетов и понимаем, как эти приоритеты реализовывать в той или иной ситуации. Ситуация может измениться — и у нас должен быть готов ответ.
Поэтому современный руководитель похож на героя старого детского мультфильма «80 дней вокруг света». Помните диалог? «Мистер Фикс, есть ли у вас план? — У меня есть целых два плана!». Сегодня нам с вами приходится иметь не два, а иногда и 33 плана, потому что вариантов развития событий становится все больше.
Раньше мы спрашивали себя: «Как нам достичь цели Х через пять лет?» и выстраивали единственный маршрут. Сегодня вопрос звучит иначе: «Какие приоритеты мы ни в коем случае не можем упустить, и как мы будем их достигать в разных обстоятельствах?».
Мы выставляем перечень приоритетов и понимаем, как эти приоритеты реализовывать в той или иной ситуации. Ситуация может измениться — и у нас должен быть готов ответ.
Поэтому современный руководитель похож на героя старого детского мультфильма «80 дней вокруг света». Помните диалог? «Мистер Фикс, есть ли у вас план? — У меня есть целых два плана!». Сегодня нам с вами приходится иметь не два, а иногда и 33 плана, потому что вариантов развития событий становится все больше.
Сценарное планирование как новая управленческая норма
В классическом менеджменте мы привыкли к SWOT-анализу: смотрели на сильные и слабые стороны, возможности и угрозы. Это полезно, но статично. Сегодня на смену приходит сценарное планирование.
Суть в том, что мы рассматриваем разные варианты будущего и для каждого прописываем, как будем действовать. Это позволяет не реагировать в моменте, когда стресс уже наступил, а предвосхищать события и иметь готовые алгоритмы.
Что может измениться? Да что угодно:
И это далеко не полный список. Сценарное планирование как раз и нужно для того, чтобы учесть все эти возможности — даже те, которые кажутся маловероятными.
Суть в том, что мы рассматриваем разные варианты будущего и для каждого прописываем, как будем действовать. Это позволяет не реагировать в моменте, когда стресс уже наступил, а предвосхищать события и иметь готовые алгоритмы.
Что может измениться? Да что угодно:
- Демография: рядом с клиникой построили общежитие для мигрантов, и поток пациентов резко вырос или изменил структуру.
- Кадровая ситуация: ушел ключевой врач или, наоборот, появилась возможность привлечь целую команду.
- Тарифные модели: изменились правила оплаты по ОМС или ДМС.
- Логистика: исчезли критически важные расходники из-за санкций.
- Технологии: появились новые методы диагностики или лечения, которые меняют рынок.
- Инфраструктура: перекрыли дорогу, и пациентам стало сложно к вам добираться.
И это далеко не полный список. Сценарное планирование как раз и нужно для того, чтобы учесть все эти возможности — даже те, которые кажутся маловероятными.
Какие сценарии нужно прорабатывать?
В своей практике я рекомендую руководителям рассматривать как минимум три типа сценариев:
И в каждом из этих сценариев мы прописываем ключевые риски и конкретные шаги по их преодолению. Мы смотрим, как будем решать кадровые, финансовые и организационные вопросы.
Например, в позитивном сценарии у вас может быть стратегия активного привлечения персонала. В негативном — стратегия удержания и перераспределения нагрузок. В кризисном — план экстренной мобилизации ресурсов.
Например, в позитивном сценарии у вас может быть стратегия активного привлечения персонала. В негативном — стратегия удержания и перераспределения нагрузок. В кризисном — план экстренной мобилизации ресурсов.
Как выглядит сценарное планирование на практике?
Представим, что вы управляете многопрофильной клиникой. Вы не можете предсказать, изменится ли тарифная политика по ОМС в следующем году. Но вы можете прописать два сценария и для каждого подготовить план действий.
Сценарий А (тарифы сохраняются или растут):
Сценарий Б (тарифы снижаются или ужесточаются требования):
У вас уже есть готовые решения. Вы не мечетесь в панике, когда ситуация меняется, — вы просто достаете нужную папку и начинаете действовать по плану.
То же самое касается кадровых рисков. Если вы понимаете, что ваш главный хирург может уйти (возраст, предложения от конкурентов), вы прописываете сценарий: кто его заменит, как перераспределить операции, нужно ли срочно искать человека на рынке или растить внутри. И когда это случается, вы не теряете время на раскачку — вы уже знаете, что делать.
Сценарий А (тарифы сохраняются или растут):
- Продолжаем развивать программу госгарантий.
- Инвестируем в оборудование для востребованных направлений.
- Нанимаем дополнительный персонал.
Сценарий Б (тарифы снижаются или ужесточаются требования):
- Смещаем фокус на платные услуги и ДМС.
- Оптимизируем затраты, внедряем бережливые технологии.
- Перераспределяем нагрузку, усиливаем работу с лояльностью пациентов.
У вас уже есть готовые решения. Вы не мечетесь в панике, когда ситуация меняется, — вы просто достаете нужную папку и начинаете действовать по плану.
То же самое касается кадровых рисков. Если вы понимаете, что ваш главный хирург может уйти (возраст, предложения от конкурентов), вы прописываете сценарий: кто его заменит, как перераспределить операции, нужно ли срочно искать человека на рынке или растить внутри. И когда это случается, вы не теряете время на раскачку — вы уже знаете, что делать.
Блок-схема: Процесс сценарного планирования в медицинской организации
Чтобы было нагляднее, вот как выглядит логика внедрения сценарного планирования:
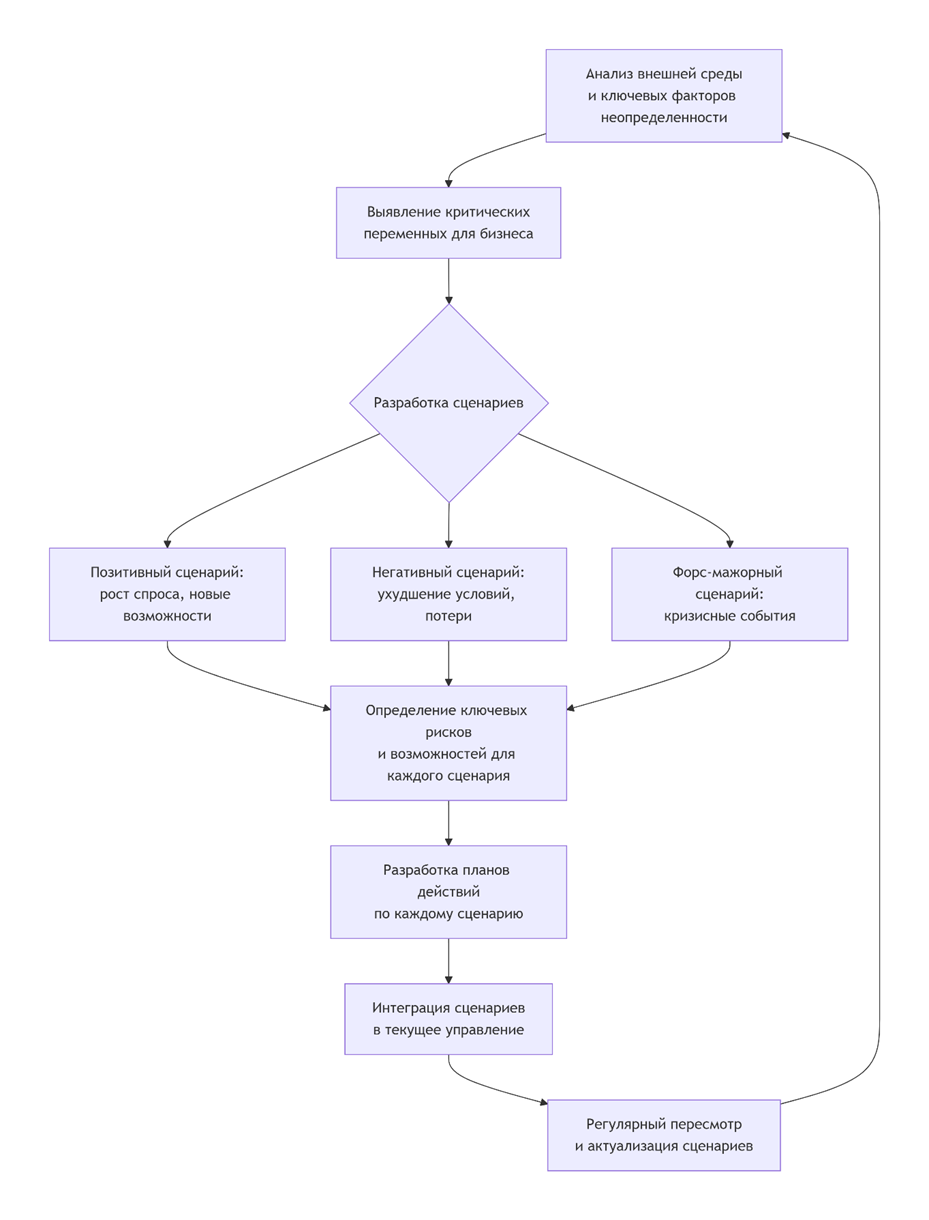
Требуется смелость
Хочу обратить внимание на важный психологический момент. Сценарное планирование требует от руководителя смелости. Потому что прорабатывать позитивные сценарии легко и приятно. А вот заглядывать в негативные и кризисные — тяжело. Мы часто отгоняем от себя мысли о плохом, надеемся, что пронесет.
Но именно проработка «черных лебедей» дает настоящую устойчивость. Когда у вас есть готовый сценарий на случай, если случится то, чего никто не ждал, вы перестаете бояться неопределенности. Вы к ней готовы.
При этом я не призываю полностью отказаться от долгосрочного планирования. Какие-то приоритетные точки мы можем и должны планировать на три, пять и даже десять лет вперед. Но стратегия эта будет уже не железобетонной, а очень гибкой. Мы будем держать в голове долгосрочные цели, но корректировать маршрут в зависимости от того, какой сценарий реализуется.
Но именно проработка «черных лебедей» дает настоящую устойчивость. Когда у вас есть готовый сценарий на случай, если случится то, чего никто не ждал, вы перестаете бояться неопределенности. Вы к ней готовы.
При этом я не призываю полностью отказаться от долгосрочного планирования. Какие-то приоритетные точки мы можем и должны планировать на три, пять и даже десять лет вперед. Но стратегия эта будет уже не железобетонной, а очень гибкой. Мы будем держать в голове долгосрочные цели, но корректировать маршрут в зависимости от того, какой сценарий реализуется.
Резюме
Итак, стратегическое управление сегодня — это:
1.Отказ от единственного жесткого плана в пользу портфеля сценариев.
2.Фокус на приоритетах, которые остаются неизменными, а не на детальном маршруте, который может меняться.
3.Проактивность: мы готовимся к разным вариантам будущего заранее, чтобы в кризисе не изобретать велосипед, а действовать по готовым алгоритмам.
4.Смелость смотреть в лицо рискам и прорабатывать даже самые неприятные сценарии.
В следующей части поговорим о том, как меняются процессы внутри организации и почему управление отделениями уступает место управлению потоками пациентов.
1.Отказ от единственного жесткого плана в пользу портфеля сценариев.
2.Фокус на приоритетах, которые остаются неизменными, а не на детальном маршруте, который может меняться.
3.Проактивность: мы готовимся к разным вариантам будущего заранее, чтобы в кризисе не изобретать велосипед, а действовать по готовым алгоритмам.
4.Смелость смотреть в лицо рискам и прорабатывать даже самые неприятные сценарии.
В следующей части поговорим о том, как меняются процессы внутри организации и почему управление отделениями уступает место управлению потоками пациентов.
От управления кабинетами к управлению потоками: Как выстроить идеальный маршрут пациента
Второй фундаментальный сдвиг, который я наблюдаю в медицинских организациях, касается организации внутренних процессов. И здесь изменения, пожалуй, даже более глубокие, чем в стратегическом планировании.
Давайте честно: как традиционно строилось управление в большинстве клиник? По функциональному принципу. У нас есть травматологическое отделение, стоматологическое, терапевтическое, гинекологическое. Каждое живет своей жизнью. У каждого свой заведующий, свои планы, свои KPI. И каждый отвечает только за свой участок.
Знаете, этот старый анекдот про костюм? Заказчик принимает работу и говорит: «Костюм носить нельзя, но к пуговицам претензий нет». Вот примерно так сегодня устроены многие клиники. Каждое отделение идеально выполняет свою функцию, но пациент, проходя через них, чувствует себя разорванным на части. Терапевт его посмотрел, отправил к кардиологу, тот — на анализы, потом снова вернулся к терапевту, потом в регистратуру переписать направление, потом в кассу. В итоге каждый сотрудник формально прав, каждый сделал свою работу. А пациент устал, раздражен и больше не хочет к вам возвращаться.
Давайте честно: как традиционно строилось управление в большинстве клиник? По функциональному принципу. У нас есть травматологическое отделение, стоматологическое, терапевтическое, гинекологическое. Каждое живет своей жизнью. У каждого свой заведующий, свои планы, свои KPI. И каждый отвечает только за свой участок.
Знаете, этот старый анекдот про костюм? Заказчик принимает работу и говорит: «Костюм носить нельзя, но к пуговицам претензий нет». Вот примерно так сегодня устроены многие клиники. Каждое отделение идеально выполняет свою функцию, но пациент, проходя через них, чувствует себя разорванным на части. Терапевт его посмотрел, отправил к кардиологу, тот — на анализы, потом снова вернулся к терапевту, потом в регистратуру переписать направление, потом в кассу. В итоге каждый сотрудник формально прав, каждый сделал свою работу. А пациент устал, раздражен и больше не хочет к вам возвращаться.
Пациентский путь как новая единица управления
Сегодня на смену функциональному управлению приходит управление пациентскими потоками. Мы перестаем думать об отделениях как об изолированных «коробках» и начинаем выстраивать путь клиента целиком.
Что это значит на практике? Мы смотрим на всю последовательность событий от первого контакта человека с клиникой до завершения лечения и дальше — до реабилитации и сопровождения. Нас интересует не загрузка конкретного стоматолога сама по себе, а то, как пациент движется по этому маршруту: где он спотыкается, где теряет время, где вынужден возвращаться назад, где испытывает дискомфорт.
Главный вопрос теперь звучит иначе. Не «как загрузить травматолога на 100%?», а «как сделать так, чтобы пациент с травмой попал к нужному специалисту быстро, без лишних перемещений и с минимальным ожиданием?».
Что это значит на практике? Мы смотрим на всю последовательность событий от первого контакта человека с клиникой до завершения лечения и дальше — до реабилитации и сопровождения. Нас интересует не загрузка конкретного стоматолога сама по себе, а то, как пациент движется по этому маршруту: где он спотыкается, где теряет время, где вынужден возвращаться назад, где испытывает дискомфорт.
Главный вопрос теперь звучит иначе. Не «как загрузить травматолога на 100%?», а «как сделать так, чтобы пациент с травмой попал к нужному специалисту быстро, без лишних перемещений и с минимальным ожиданием?».
Инструменты управления потоками
Здесь нам помогают инструменты, которые пришли из бережливого производства, но прекрасно адаптируются под медицинскую специфику.
Картирование потоков: Увидеть невидимое
Первый шаг — создать карту пациентского маршрута. Буквально сесть и расписать по шагам, что происходит с пациентом с момента, как он позвонил или зашел в клинику, и до момента, как он получил результат и вышел.
Когда мы начинаем это делать, открываются удивительные вещи. Оказывается, пациент может дважды записываться на ресепшн для одной и той же цели. Или сдавать анализы, которые уже сдавал неделю назад в соседнем отделении, просто потому, что информация не передается. Или подниматься с первого на пятый этаж и обратно, чтобы пройти чекап, хотя все нужные специалисты могли бы быть расположены компактно.
Картирование позволяет выявить эти «узкие горлышки» и дублирующие процедуры. Мы начинаем видеть систему целиком, а не отдельные ее фрагменты.
Когда мы начинаем это делать, открываются удивительные вещи. Оказывается, пациент может дважды записываться на ресепшн для одной и той же цели. Или сдавать анализы, которые уже сдавал неделю назад в соседнем отделении, просто потому, что информация не передается. Или подниматься с первого на пятый этаж и обратно, чтобы пройти чекап, хотя все нужные специалисты могли бы быть расположены компактно.
Картирование позволяет выявить эти «узкие горлышки» и дублирующие процедуры. Мы начинаем видеть систему целиком, а не отдельные ее фрагменты.
Оптимизация логистики: Лечение без лифта
Следующий шаг — физическая организация пространства и маршрутов. Звучит как мелочь, но на практике дает колоссальный эффект.
Представьте травматологическое отделение. Кто к нам приходит? Люди с переломами, растяжениями, ушибами. Люди, которым больно двигаться, которым трудно ходить. И при этом травмпункт почему-то часто располагают на втором или третьем этаже, без лифта или с неудобным лифтом. Пациент вынужден преодолевать боль и неудобства, чтобы получить помощь.
А если сделать вход в травмпункт с улицы, на первом этаже, с удобным пандусом и широкими дверями? Если расположить рядом рентген-кабинет, чтобы не носить пациента туда-сюда? Это не просто забота о комфорте — это снижение нагрузки на персонал, ускорение диагностики и, в конечном счете, улучшение клинических результатов.
Или пример с чекапом. Когда человек приходит на комплексное обследование, ему не нужно бегать по всей клинике. Все необходимые специалисты могут быть собраны на одном этаже, в одной логической последовательности. Это бережет время пациента и повышает вероятность, что он пройдет обследование полностью, а не бросит на полпути.
Представьте травматологическое отделение. Кто к нам приходит? Люди с переломами, растяжениями, ушибами. Люди, которым больно двигаться, которым трудно ходить. И при этом травмпункт почему-то часто располагают на втором или третьем этаже, без лифта или с неудобным лифтом. Пациент вынужден преодолевать боль и неудобства, чтобы получить помощь.
А если сделать вход в травмпункт с улицы, на первом этаже, с удобным пандусом и широкими дверями? Если расположить рядом рентген-кабинет, чтобы не носить пациента туда-сюда? Это не просто забота о комфорте — это снижение нагрузки на персонал, ускорение диагностики и, в конечном счете, улучшение клинических результатов.
Или пример с чекапом. Когда человек приходит на комплексное обследование, ему не нужно бегать по всей клинике. Все необходимые специалисты могут быть собраны на одном этаже, в одной логической последовательности. Это бережет время пациента и повышает вероятность, что он пройдет обследование полностью, а не бросит на полпути.
Аналитика загрузки: Данные вместо интуиции
Третий важный инструмент — аналитические метрики, которые позволяют отслеживать потоки в динамике.
Мы можем и должны понимать:
Когда у нас есть эти данные, мы можем гибко перераспределять ресурсы. Например, в часы пик выводить дополнительных сотрудников на ресепшн. Или менять график работы популярных специалистов, смещая его на более востребованное время. Или заранее готовиться к сезонным всплескам заболеваемости.
Раньше мы часто принимали решения интуитивно: «мне кажется, что по понедельникам у нас много народу». Сегодня мы можем опираться на цифры и видеть объективную картину.
Мы можем и должны понимать:
- В какие часы нагрузка на регистратуру максимальна?
- В какие дни недели больше всего пациентов приходит к конкретным специалистам?
- Какова сезонность разных заболеваний?
- Где возникают очереди и заторы?
Когда у нас есть эти данные, мы можем гибко перераспределять ресурсы. Например, в часы пик выводить дополнительных сотрудников на ресепшн. Или менять график работы популярных специалистов, смещая его на более востребованное время. Или заранее готовиться к сезонным всплескам заболеваемости.
Раньше мы часто принимали решения интуитивно: «мне кажется, что по понедельникам у нас много народу». Сегодня мы можем опираться на цифры и видеть объективную картину.
Неожиданный бонус: Вовлеченность персонала и снижение выгорания
Знаете, что интересно? Когда мы начинаем внедрять управление потоками и бережливые технологии, мы получаем не только довольных пациентов. Мы получаем более мотивированный персонал и снижение профессионального выгорания.
Почему это работает? Потому что в такую систему оказываются включены сами сотрудники. Кто лучше медсестры знает, что неудобно в организации рабочего места? Кто лучше администратора понимает, где пациенты чаще всего застревают и теряют время?
Когда мы создаем культуру, в которой предложения сотрудников влияют на бизнес-результат, когда люди видят, что их идеи внедряются и реально улучшают работу, их вовлеченность растет. А вовлеченность — это прямое противоядие от выгорания.
Помните формулу? Вовлеченность — это когда сотрудник делает больше, чем должен по своим функциональным обязанностям, потому что он так относится к компании. И один процент вовлеченности дает сразу несколько процентов увеличения эффективности бизнеса.
Почему это работает? Потому что в такую систему оказываются включены сами сотрудники. Кто лучше медсестры знает, что неудобно в организации рабочего места? Кто лучше администратора понимает, где пациенты чаще всего застревают и теряют время?
Когда мы создаем культуру, в которой предложения сотрудников влияют на бизнес-результат, когда люди видят, что их идеи внедряются и реально улучшают работу, их вовлеченность растет. А вовлеченность — это прямое противоядие от выгорания.
Помните формулу? Вовлеченность — это когда сотрудник делает больше, чем должен по своим функциональным обязанностям, потому что он так относится к компании. И один процент вовлеченности дает сразу несколько процентов увеличения эффективности бизнеса.
От разрозненных звеньев к единой цепи
По сути, управление потоками превращает клинику из набора разрозненных подразделений в единый организм, нанизанный на пациента. Мы перестаем думать: «мы терапия, и нам все равно, что там в лаборатории». Мы начинаем понимать, что на самом деле мы — звенья одной цепи, и от слаженности нашей работы зависит судьба человека, который пришел к нам за помощью.
Это требует изменения мышления. Требует координации между подразделениями, которой раньше могло не быть. Требует, чтобы заведующие отделениями разговаривали друг с другом и договаривались, а не конкурировали за ресурсы.
Но результат стоит того. Когда пациент проходит по клинике smoothly, без заторов и раздражения, когда он чувствует, что о нем заботятся и его время ценят, — он возвращается. И приводит друзей. И становится вашим адвокатом в социальных сетях.
А персонал работает в более спокойной атмосфере, без авралов и вечного тушения пожаров. И это, согласитесь, дорогого стоит.
Это требует изменения мышления. Требует координации между подразделениями, которой раньше могло не быть. Требует, чтобы заведующие отделениями разговаривали друг с другом и договаривались, а не конкурировали за ресурсы.
Но результат стоит того. Когда пациент проходит по клинике smoothly, без заторов и раздражения, когда он чувствует, что о нем заботятся и его время ценят, — он возвращается. И приводит друзей. И становится вашим адвокатом в социальных сетях.
А персонал работает в более спокойной атмосфере, без авралов и вечного тушения пожаров. И это, согласитесь, дорогого стоит.
Культура непрерывных улучшений: Когда уборщица не виновата
Сколько раз мы наблюдали эту картину? В коридоре клиники на полу валяются грязные бахилы. Посетители их перешагивают, персонал проходит мимо, кто-то морщится, кто-то делает вид, что не замечает. А потом — «разбор полетов». Кто крайний? Конечно, уборщица. Или, в крайнем случае, администратор на ресепшн, которому «настучат по голове» за то, что не уследил.
Знакомая ситуация? Уверена, что да. И именно в таких, казалось бы, мелочах проявляется фундаментальная проблема управления качеством, которая до сих пор живет во многих медицинских организациях.
Знакомая ситуация? Уверена, что да. И именно в таких, казалось бы, мелочах проявляется фундаментальная проблема управления качеством, которая до сих пор живет во многих медицинских организациях.
От поиска виновных к анализу системы
Традиционный подход к качеству строился на простой логике: случился сбой — найди виновного и накажи. Уборщица плохо убрала? Выговор. Администратор недоглядел? Штраф. Врач ошибся? Разбирательство и санкции.
Но давайте подумаем: а действительно ли проблема в уборщице? Почему бахилы вообще оказались на полу? Может быть, контейнер для использованных бахил стоит в неудобном месте? Может быть, он переполнен и им никто не пользуется? Может быть, пациенты просто не знают, куда их девать, потому что нет понятной навигации?
Когда мы ищем виноватого, мы решаем проблему ровно на один раз. Уборщицу наказали, она пошла убирать. Но завтра бахилы снова окажутся на полу, потому что системная причина никуда не делась.
Современный тренд в управлении качеством — это принципиально иной подход. Переход от наказания виновных к системному анализу ошибок.
Мы перестаем спрашивать «кто виноват?» и начинаем спрашивать «почему это произошло?» и «что в системе нужно изменить, чтобы это больше не повторялось?».
Но давайте подумаем: а действительно ли проблема в уборщице? Почему бахилы вообще оказались на полу? Может быть, контейнер для использованных бахил стоит в неудобном месте? Может быть, он переполнен и им никто не пользуется? Может быть, пациенты просто не знают, куда их девать, потому что нет понятной навигации?
Когда мы ищем виноватого, мы решаем проблему ровно на один раз. Уборщицу наказали, она пошла убирать. Но завтра бахилы снова окажутся на полу, потому что системная причина никуда не делась.
Современный тренд в управлении качеством — это принципиально иной подход. Переход от наказания виновных к системному анализу ошибок.
Мы перестаем спрашивать «кто виноват?» и начинаем спрашивать «почему это произошло?» и «что в системе нужно изменить, чтобы это больше не повторялось?».
Жалоба как подарок
Самый сложный момент в этой трансформации — отношение к обратной связи, особенно к негативной. Сколько руководителей искренне ненавидят жалобы пациентов? Сколько раз мы слышали: «Опять этот недовольный, вечно им все не так»?
Но если мы принимаем системный подход, отношение к жалобам меняется кардинально. Жалоба перестает быть головной болью и становится подарком, индикатором сбоя в системе.
Поймите правильно: пациент, который жалуется, на самом деле тратит свое время и энергию, чтобы помочь вам стать лучше. Ему проще было бы уйти и больше не прийти, молча выбрать другую клинику. Но он пришел и сказал. Он дал вам возможность увидеть то, что вы сами могли не заметить.
Ошибка — это не повод для наказания. Ошибка — это способ исправить систему. Когда мы это принимаем, когда мы транслируем это команде, происходит удивительная вещь: люди перестают бояться сообщать о проблемах. Они перестают заметать их под ковер. Они начинают выходить с ними, потому что знают: за этим последует не наказание, а улучшение.
Но если мы принимаем системный подход, отношение к жалобам меняется кардинально. Жалоба перестает быть головной болью и становится подарком, индикатором сбоя в системе.
Поймите правильно: пациент, который жалуется, на самом деле тратит свое время и энергию, чтобы помочь вам стать лучше. Ему проще было бы уйти и больше не прийти, молча выбрать другую клинику. Но он пришел и сказал. Он дал вам возможность увидеть то, что вы сами могли не заметить.
Ошибка — это не повод для наказания. Ошибка — это способ исправить систему. Когда мы это принимаем, когда мы транслируем это команде, происходит удивительная вещь: люди перестают бояться сообщать о проблемах. Они перестают заметать их под ковер. Они начинают выходить с ними, потому что знают: за этим последует не наказание, а улучшение.
Культура непрерывных улучшений: Кайдзен в медицине
В управленческой теории это называется концепцией непрерывных улучшений или Кайдзен. Звучит сложно, но на практике означает простую вещь: каждый сотрудник, независимо от должности, заинтересован в том, чтобы сделать процесс лучше.
Медсестра, которая видит, что расходники разложены неудобно и ей приходится лишний раз тянуться, — не молчит, а предлагает переложить. Врач, который замечает, что пациенты путаются в навигации, — не отмахивается, а сигнализирует руководству. Администратор, который слышит одни и те же вопросы от пациентов, — предлагает улучшить информационные материалы.
Увидел проблему — не прошел мимо. Предложил решение или хотя бы сообщил тому, кто может его принять. Вот суть культуры непрерывных улучшений.
Медсестра, которая видит, что расходники разложены неудобно и ей приходится лишний раз тянуться, — не молчит, а предлагает переложить. Врач, который замечает, что пациенты путаются в навигации, — не отмахивается, а сигнализирует руководству. Администратор, который слышит одни и те же вопросы от пациентов, — предлагает улучшить информационные материалы.
Увидел проблему — не прошел мимо. Предложил решение или хотя бы сообщил тому, кто может его принять. Вот суть культуры непрерывных улучшений.
Цикл PDCA: Маленькими шагами к большим результатам
Как это работает на практике? Через простой, но очень эффективный цикл, который в менеджменте называют циклом Деминга или PDCA.
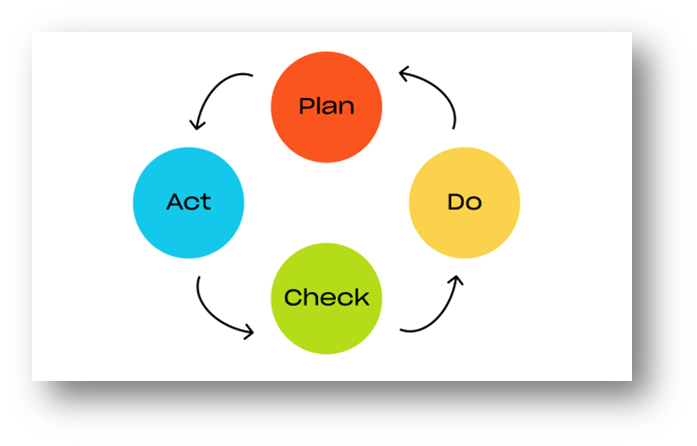
Вот эти четыре шага:
И так — постоянно. Маленькими шагами, без революций и авралов, но не останавливаясь.
Случай со стульями: Мелочь, которая меняет восприятие
Приведу пример, который хорошо иллюстрирует этот подход.
В одной клинике решили обновить зону ожидания. Закупили красивые, современные, дизайнерские стулья. Яркие, стильные, радующие глаз. Но через некоторое время заметили: пациенты стали реже приходить, удовлетворенность упала, хотя, казалось бы, сделали только лучше.
Начали разбираться. И выяснили удивительную вещь. Стулья были красивыми, но неудобными для той категории пациентов, которые составляют основу клиники — людей старшего возраста. Слишком низкие. Слишком мягкие. Пожилому человеку трудно сесть на такой стул, а еще труднее — встать с него. Болит спина, не на что опереться, нет нужной высоты.
Кто заметил эту проблему? Конечно, не руководитель, который заходил в зону ожидания пару раз в неделю. Заметили администраторы и медсестры, которые проводили там каждый день. Они видели, как пожилые люди кряхтят, как опираются на поручни, как с трудом поднимаются. Они слышали их жалобы и недовольное бормотание.
И когда в клинике создали культуру, в которой сотрудники не боятся говорить о проблемах, они сказали. Предложили заменить стулья на более эргономичные — с правильной высотой, с подлокотниками, чтобы можно было легко и сесть, и встать.
Может быть, новые стулья были не такими яркими и дизайнерскими. Но пациенты стали чувствовать заботу. Их услышали. Их потребности учли. И восприятие клиники изменилось кардинально.
Вот она, сила маленьких улучшений, которые видны только тем, кто находится внутри процесса каждый день.
В одной клинике решили обновить зону ожидания. Закупили красивые, современные, дизайнерские стулья. Яркие, стильные, радующие глаз. Но через некоторое время заметили: пациенты стали реже приходить, удовлетворенность упала, хотя, казалось бы, сделали только лучше.
Начали разбираться. И выяснили удивительную вещь. Стулья были красивыми, но неудобными для той категории пациентов, которые составляют основу клиники — людей старшего возраста. Слишком низкие. Слишком мягкие. Пожилому человеку трудно сесть на такой стул, а еще труднее — встать с него. Болит спина, не на что опереться, нет нужной высоты.
Кто заметил эту проблему? Конечно, не руководитель, который заходил в зону ожидания пару раз в неделю. Заметили администраторы и медсестры, которые проводили там каждый день. Они видели, как пожилые люди кряхтят, как опираются на поручни, как с трудом поднимаются. Они слышали их жалобы и недовольное бормотание.
И когда в клинике создали культуру, в которой сотрудники не боятся говорить о проблемах, они сказали. Предложили заменить стулья на более эргономичные — с правильной высотой, с подлокотниками, чтобы можно было легко и сесть, и встать.
Может быть, новые стулья были не такими яркими и дизайнерскими. Но пациенты стали чувствовать заботу. Их услышали. Их потребности учли. И восприятие клиники изменилось кардинально.
Вот она, сила маленьких улучшений, которые видны только тем, кто находится внутри процесса каждый день.
Как создать такую культуру?
Конечно, просто сказать «давайте все будем предлагать улучшения» недостаточно. Нужно создавать условия.
Во-первых, нужна психологическая безопасность. Сотрудники должны быть уверены, что за сообщение об ошибке или проблеме их не накажут, а поблагодарят. Что их идеи рассмотрят всерьез, а не отмахнутся.
Во-вторых, нужны механизмы сбора предложений. Это могут быть ящики для идей, регулярные встречи проектных групп по улучшению, электронные формы, «кружки качества» — любые инструменты, которые позволяют фиксировать и обрабатывать обратную связь от персонала.
В-третьих, нужна обратная связь. Если сотрудник предложил идею, он должен увидеть, что с ней произошло. Приняли — отлично, внедрили, и он видит результат. Не приняли — объяснили почему. Иначе в следующий раз он просто промолчит.
В-четвертых, нужно поощрение. Не обязательно материальное, хотя и оно работает. Важно признание: благодарность на собрании, упоминание в корпоративной рассылке, доска почета. Человек должен чувствовать, что его вклад ценят.
Во-первых, нужна психологическая безопасность. Сотрудники должны быть уверены, что за сообщение об ошибке или проблеме их не накажут, а поблагодарят. Что их идеи рассмотрят всерьез, а не отмахнутся.
Во-вторых, нужны механизмы сбора предложений. Это могут быть ящики для идей, регулярные встречи проектных групп по улучшению, электронные формы, «кружки качества» — любые инструменты, которые позволяют фиксировать и обрабатывать обратную связь от персонала.
В-третьих, нужна обратная связь. Если сотрудник предложил идею, он должен увидеть, что с ней произошло. Приняли — отлично, внедрили, и он видит результат. Не приняли — объяснили почему. Иначе в следующий раз он просто промолчит.
В-четвертых, нужно поощрение. Не обязательно материальное, хотя и оно работает. Важно признание: благодарность на собрании, упоминание в корпоративной рассылке, доска почета. Человек должен чувствовать, что его вклад ценят.
Ошибка как возможность
Когда мы выстраиваем культуру непрерывных улучшений, мы меняем само отношение к сбоям. Ошибка перестает быть позором, который нужно скрыть. Она становится возможностью сделать систему лучше.
Представьте: в клинике произошел инцидент — например, пациенту назначили не те анализы. В традиционной культуре все будут заметать следы, перекладывать ответственность, искать виноватого. В культуре непрерывных улучшений соберутся, проанализируют, почему это произошло: может быть, сбой в программе, может быть, плохо прописан алгоритм, может быть, врач был перегружен и не заметил. И исправят систему так, чтобы это больше никогда не повторилось.
И пациент, кстати, это почувствует. Когда клиника не отмахивается от его жалобы, а благодарит и говорит: «Спасибо, что сказали, мы уже разобрались и изменили процесс», — лояльность вырастает многократно.
Культура непрерывных улучшений — это не про гениальные прорывы и революционные инновации. Это про маленькие, постоянные шаги, которые делают систему лучше каждый день. Это про внимание к деталям, которые замечают только те, кто внутри. Это про доверие к персоналу и уважение к пациентам.
И да, это про то, что в следующий раз, когда вы увидите на полу грязные бахилы, вы не будете искать, кого наказать. Вы задумаетесь: а что в системе нужно изменить, чтобы бахилы всегда оказывались в урне?
Представьте: в клинике произошел инцидент — например, пациенту назначили не те анализы. В традиционной культуре все будут заметать следы, перекладывать ответственность, искать виноватого. В культуре непрерывных улучшений соберутся, проанализируют, почему это произошло: может быть, сбой в программе, может быть, плохо прописан алгоритм, может быть, врач был перегружен и не заметил. И исправят систему так, чтобы это больше никогда не повторилось.
И пациент, кстати, это почувствует. Когда клиника не отмахивается от его жалобы, а благодарит и говорит: «Спасибо, что сказали, мы уже разобрались и изменили процесс», — лояльность вырастает многократно.
Культура непрерывных улучшений — это не про гениальные прорывы и революционные инновации. Это про маленькие, постоянные шаги, которые делают систему лучше каждый день. Это про внимание к деталям, которые замечают только те, кто внутри. Это про доверие к персоналу и уважение к пациентам.
И да, это про то, что в следующий раз, когда вы увидите на полу грязные бахилы, вы не будете искать, кого наказать. Вы задумаетесь: а что в системе нужно изменить, чтобы бахилы всегда оказывались в урне?
Новая роль руководителя: От надзирателя к вдохновителю
Мы разобрали стратегию. Обсудили процессы. Поговорили о культуре непрерывных улучшений. Но знаете, что на самом деле объединяет все эти изменения? Люди. Команда. И здесь мы подходим к самому сложному, самому тонкому и, пожалуй, самому важному блоку трансформации.
Кадровый дефицит в медицине — это не временная трудность, которую можно переждать. Это реальность, с которой мы живем уже много лет и будем жить дальше. Переманивать сотрудников у конкурентов становится все дороже и бессмысленнее — это лишь разгоняет зарплаты, но не решает проблему системно. В этой ситуации выигрывает не тот, у кого больше денег, а тот, кто умеет удерживать.
Есть известная HR-аксиома, которая за годы работы подтверждалась сотни раз: «Люди приходят в компанию, а уходят от руководителя». Подумайте над этим. Человек выбирает работу, бренд, зарплату, условия. Но уходит он чаще всего из-за одного человека — своего непосредственного начальника.
Токсичный руководитель, даже будучи профессиональным «светилом», гениальным хирургом или блестящим терапевтом, развалит коллектив быстрее, чем любой внешний кризис. Потому что кризисы объединяют, а токсичность разрушает изнутри.
Кадровый дефицит в медицине — это не временная трудность, которую можно переждать. Это реальность, с которой мы живем уже много лет и будем жить дальше. Переманивать сотрудников у конкурентов становится все дороже и бессмысленнее — это лишь разгоняет зарплаты, но не решает проблему системно. В этой ситуации выигрывает не тот, у кого больше денег, а тот, кто умеет удерживать.
Есть известная HR-аксиома, которая за годы работы подтверждалась сотни раз: «Люди приходят в компанию, а уходят от руководителя». Подумайте над этим. Человек выбирает работу, бренд, зарплату, условия. Но уходит он чаще всего из-за одного человека — своего непосредственного начальника.
Токсичный руководитель, даже будучи профессиональным «светилом», гениальным хирургом или блестящим терапевтом, развалит коллектив быстрее, чем любой внешний кризис. Потому что кризисы объединяют, а токсичность разрушает изнутри.
Почему soft skills выходят на первый план
Раньше, говоря о руководителе медицинской организации, мы прежде всего подразумевали администратора. Человека, который умеет отдавать распоряжения, контролировать исполнение, следить за регламентами и наказывать за провинности. Это была модель административного лидерства.
Сегодня этого недостаточно. Более того, жесткий административный подход в современных условиях дает обратный эффект. На смену приходит лидерство, основанное на вовлеченности, доверии и вдохновении.
Почему это так важно? Давайте посмотрим на цифры. Исследования показывают: один процент вовлеченности сотрудников дает сразу несколько процентов увеличения эффективности бизнеса. А что такое вовлеченность? Это когда сотрудник делает больше, чем должен по своим функциональным обязанностям. Не потому, что заставили, а потому, что он так относится к компании. Потому что ему небезразлично.
Вовлеченность невозможно создать приказами. Ее можно только вырастить. И почва для этого роста — доверие и психологическая безопасность.
Сегодня этого недостаточно. Более того, жесткий административный подход в современных условиях дает обратный эффект. На смену приходит лидерство, основанное на вовлеченности, доверии и вдохновении.
Почему это так важно? Давайте посмотрим на цифры. Исследования показывают: один процент вовлеченности сотрудников дает сразу несколько процентов увеличения эффективности бизнеса. А что такое вовлеченность? Это когда сотрудник делает больше, чем должен по своим функциональным обязанностям. Не потому, что заставили, а потому, что он так относится к компании. Потому что ему небезразлично.
Вовлеченность невозможно создать приказами. Ее можно только вырастить. И почва для этого роста — доверие и психологическая безопасность.
Четыре роли современного руководителя
Наблюдая за успешными управленцами в медицинской сфере, я вижу, что сегодня им приходится совмещать в себе, как минимум, четыре разные роли. И умение переключаться между ними становится критически важным навыком.
И заметьте: ни в одной из этих ролей нет места микроменеджменту. Нет места тотальному контролю и постоянным проверкам. Есть место доверию, поддержке и вере в людей.
Автономные команды: Доверяй, но проверяй? Нет, просто доверяй
Следующий важный тренд, который я вижу в управлении командами, — это создание автономных, самоорганизующихся единиц.
Раньше управленческая модель строилась по принципу жесткой иерархии: главный врач спускает указание заведующему отделением, тот — старшей медсестре, та — медсестрам. Решения идут сверху вниз, информация — снизу-вверх медленно и с потерями.
Сегодня такая модель слишком медленная. Когда ситуация меняется за часы, ждать, пока решение пройдет все уровни и вернется обратно, — значит проиграть.
Поэтому современные руководители все чаще идут на риск и дают командам мандат доверия. Что это значит? Мы определяем цели и рамки, а внутри этих рамок команда получает автономию в принятии решений.
Представьте хирургическое отделение. В него входят хирурги, анестезиологи, операционные медсестры. Кто лучше них знает, как оптимально выстроить график операций? Как распределить нагрузку? Как организовать работу так, чтобы и пациенты были довольны, и персонал не выгорал? Главный врач, сидящий в кабинете наверху? Или сама команда?
Когда мы даем команде право принимать решения в рамках их компетенции, происходит удивительная вещь: включается коллективный интеллект. Они начинают видеть проблемы, которые раньше были не видны, и находить решения, до которых начальник мог бы и не додуматься.
Раньше управленческая модель строилась по принципу жесткой иерархии: главный врач спускает указание заведующему отделением, тот — старшей медсестре, та — медсестрам. Решения идут сверху вниз, информация — снизу-вверх медленно и с потерями.
Сегодня такая модель слишком медленная. Когда ситуация меняется за часы, ждать, пока решение пройдет все уровни и вернется обратно, — значит проиграть.
Поэтому современные руководители все чаще идут на риск и дают командам мандат доверия. Что это значит? Мы определяем цели и рамки, а внутри этих рамок команда получает автономию в принятии решений.
Представьте хирургическое отделение. В него входят хирурги, анестезиологи, операционные медсестры. Кто лучше них знает, как оптимально выстроить график операций? Как распределить нагрузку? Как организовать работу так, чтобы и пациенты были довольны, и персонал не выгорал? Главный врач, сидящий в кабинете наверху? Или сама команда?
Когда мы даем команде право принимать решения в рамках их компетенции, происходит удивительная вещь: включается коллективный интеллект. Они начинают видеть проблемы, которые раньше были не видны, и находить решения, до которых начальник мог бы и не додуматься.
Распределенное лидерство: Когда главный не один
Из автономных команд вырастает еще один важный феномен — распределенное лидерство.
В традиционной модели есть один верховный лидер — главный врач или управляющий. Он отвечает за все, он принимает все ключевые решения, он — центр вселенной. Но в сложной, быстро меняющейся системе один центр принятия решений становится узким горлышком.
В модели распределенного лидерства лидеров много. В медицинских вопросах авторитетом и ведущим становится опытный хирург. В организационных — заведующий отделением или администратор. В коммуникации с пациентами — кто-то из медсестер, у которой это лучше всего получается. В вопросах внедрения новых технологий — молодой врач, который разбирается в цифре.
Это не значит, что главный руководитель перестает быть главным. Его роль меняется: теперь он не тот, кто знает все ответы, а тот, кто создает условия, в которых лидеры могут проявляться и действовать.
Он задает цели, определяет рамки и договоренности, которые все соблюдают, и создает условия для реализации потенциала команды. А дальше — доверяет.
В традиционной модели есть один верховный лидер — главный врач или управляющий. Он отвечает за все, он принимает все ключевые решения, он — центр вселенной. Но в сложной, быстро меняющейся системе один центр принятия решений становится узким горлышком.
В модели распределенного лидерства лидеров много. В медицинских вопросах авторитетом и ведущим становится опытный хирург. В организационных — заведующий отделением или администратор. В коммуникации с пациентами — кто-то из медсестер, у которой это лучше всего получается. В вопросах внедрения новых технологий — молодой врач, который разбирается в цифре.
Это не значит, что главный руководитель перестает быть главным. Его роль меняется: теперь он не тот, кто знает все ответы, а тот, кто создает условия, в которых лидеры могут проявляться и действовать.
Он задает цели, определяет рамки и договоренности, которые все соблюдают, и создает условия для реализации потенциала команды. А дальше — доверяет.
Микроменеджмент как главный враг
Здесь важно сказать о том, что окончательно уходит в прошлое. Микроменеджмент — стиль управления, при котором руководитель контролирует каждый шаг сотрудника, проверяет каждую мелочь, не доверяет никому и ничему.
Знаете, какая главная проблема микроменеджмента? Он не просто бесполезен. Он вреден. Он убивает инициативу, замедляет работу и демотивирует лучших сотрудников.
Представьте толкового, опытного врача, который вынужден каждый свой шаг согласовывать с начальником, который не доверяет его компетенции. Как долго он продержится в такой атмосфере? Ровно до первого хорошего предложения о работе в другом месте.
Талантливым, самостоятельным профессионалам нужен не надзиратель, а партнер и наставник. Им нужно доверие и пространство для маневра. И современный руководитель обязан это понимать.
Знаете, какая главная проблема микроменеджмента? Он не просто бесполезен. Он вреден. Он убивает инициативу, замедляет работу и демотивирует лучших сотрудников.
Представьте толкового, опытного врача, который вынужден каждый свой шаг согласовывать с начальником, который не доверяет его компетенции. Как долго он продержится в такой атмосфере? Ровно до первого хорошего предложения о работе в другом месте.
Талантливым, самостоятельным профессионалам нужен не надзиратель, а партнер и наставник. Им нужно доверие и пространство для маневра. И современный руководитель обязан это понимать.
Устойчивость руководителя как ресурс для команды
И последнее, о чем нельзя не сказать. Чтобы поддерживать команду, руководитель сам должен находиться в устойчивом и ресурсном состоянии. Потому что, если у него нет сил, если он сам на пределе, если он выгорает — он просто физически не сможет поддерживать других.
В самолете, как известно, сначала надевают маску на себя, потом на ребенка. В управлении — та же логика. Руководитель, который не заботится о себе, о своем восстановлении, о своей устойчивости, — это риск для всей организации. Потому что именно на него равняется команда. Именно его состояние считывают, как норму.
Поэтому умение управлять собой, своим стрессом, своей энергией становится не личным делом, а профессиональной компетенцией.
В самолете, как известно, сначала надевают маску на себя, потом на ребенка. В управлении — та же логика. Руководитель, который не заботится о себе, о своем восстановлении, о своей устойчивости, — это риск для всей организации. Потому что именно на него равняется команда. Именно его состояние считывают, как норму.
Поэтому умение управлять собой, своим стрессом, своей энергией становится не личным делом, а профессиональной компетенцией.
Вывод
Новая роль руководителя медицинской организации — это роль человека, который создает среду. Среду, в которой людям безопасно, в которой хочется оставаться, в которой можно расти и реализовывать свой потенциал.
Это роль не надзирателя, а вдохновителя. Не контролера, а наставника. Не единственного центра мудрости, а создателя условий, в которых мудрость рождается в команде.
И да, это требует гораздо большей управленческой зрелости, чем просто администрирование. Но именно такая зрелость сегодня становится главным конкурентным преимуществом.
Это роль не надзирателя, а вдохновителя. Не контролера, а наставника. Не единственного центра мудрости, а создателя условий, в которых мудрость рождается в команде.
И да, это требует гораздо большей управленческой зрелости, чем просто администрирование. Но именно такая зрелость сегодня становится главным конкурентным преимуществом.
Технологии как управленческий ресурс: От автоматизации к стратегическим решениям
Мы поговорили о стратегии, о процессах, о людях. Остался еще один важный блок, без которого картина современного управления была бы неполной. Это технологии.
Долгое время в медицинском бизнесе к цифровизации относились... как к неизбежному злу или как к дорогой игрушке. Внедряли медицинские информационные системы, потому что «так надо». Автоматизировали учет, потому что «бумажки надоели». Но сегодня ситуация принципиально меняется.
Цифровизация в медицинском бизнесе давно перестала быть историей про автоматизацию ради автоматизации. Сегодня это инструмент управления, позволяющий видеть невидимое.
Искусственный интеллект, о котором сейчас не говорит только ленивый, дашборды, большие данные, телемедицина — все это перестает быть фантастикой и становится повседневными инструментами. Но ключевой вопрос не в том, есть ли у вас эти технологии. Ключевой вопрос в том, как вы их используете. Применяете ли вы их для развлечения и галочки или на благо управленческих решений, чтобы облегчить свою управленческую ношу.
Долгое время в медицинском бизнесе к цифровизации относились... как к неизбежному злу или как к дорогой игрушке. Внедряли медицинские информационные системы, потому что «так надо». Автоматизировали учет, потому что «бумажки надоели». Но сегодня ситуация принципиально меняется.
Цифровизация в медицинском бизнесе давно перестала быть историей про автоматизацию ради автоматизации. Сегодня это инструмент управления, позволяющий видеть невидимое.
Искусственный интеллект, о котором сейчас не говорит только ленивый, дашборды, большие данные, телемедицина — все это перестает быть фантастикой и становится повседневными инструментами. Но ключевой вопрос не в том, есть ли у вас эти технологии. Ключевой вопрос в том, как вы их используете. Применяете ли вы их для развлечения и галочки или на благо управленческих решений, чтобы облегчить свою управленческую ношу.
Управленческие дашборды: Видеть невидимое
Начну с самого доступного и, пожалуй, самого недооцененного инструмента — управленческих дашбордов, или информационных панелей.
Что это такое? Это способ визуализации ключевых показателей вашей клиники в режиме реального времени. Не разрозненных отчетов, которые бухгалтерия готовит к концу месяца, а живой картины того, что происходит прямо сейчас.
Какие возможности дают современные дашборды руководителю?
Во-первых, анализ пациентских потоков. И не просто по количеству принятых человек, а в разных разрезах. Мы можем смотреть:
Когда у нас есть такая аналитика, мы перестаем гадать. Мы не думаем «мне так кажется» или «мне так привиделось». Мы видим реальную картину и на основе данных принимаем управленческие решения.
Во-вторых, прогнозирование загрузки и перераспределение ресурсов. Если мы видим, что по понедельникам у нас пик посещений терапевта, а по средам — стоматолога, мы можем гибко менять графики, выводить дополнительных сотрудников, перераспределять нагрузку. Это повышает и пропускную способность, и удовлетворенность пациентов, которые меньше ждут.
В-третьих, мониторинг состояния персонала. Звучит неожиданно, но дашборды могут отслеживать и такие вещи, как, например, динамика заболеваемости среди сотрудников. Если мы видим, что в каком-то отделении резко выросло число больничных, это сигнал. Может быть, там проблема с вентиляцией? Может быть, эпидемия? Может быть, коллектив выгорел и люди начали болеть на нервной почве? Раньше мы замечали это, когда уже становилось критично. Теперь можем увидеть на ранней стадии.
Что это такое? Это способ визуализации ключевых показателей вашей клиники в режиме реального времени. Не разрозненных отчетов, которые бухгалтерия готовит к концу месяца, а живой картины того, что происходит прямо сейчас.
Какие возможности дают современные дашборды руководителю?
Во-первых, анализ пациентских потоков. И не просто по количеству принятых человек, а в разных разрезах. Мы можем смотреть:
- По нозологиям: какие заболевания сейчас лидируют? Может быть, пошел сезонный всплеск ОРВИ или, наоборот, выросло число обращений с сердечно-сосудистыми проблемами?
- По возрасту: кто к нам приходит? Молодежь, люди среднего возраста, пожилые? Это влияет и на сервис, и на маркетинг, и на логистику.
- По источникам финансирования: сколько пациентов по ОМС, сколько по ДМС, сколько платных? Где мы растем, а где падаем?
Когда у нас есть такая аналитика, мы перестаем гадать. Мы не думаем «мне так кажется» или «мне так привиделось». Мы видим реальную картину и на основе данных принимаем управленческие решения.
Во-вторых, прогнозирование загрузки и перераспределение ресурсов. Если мы видим, что по понедельникам у нас пик посещений терапевта, а по средам — стоматолога, мы можем гибко менять графики, выводить дополнительных сотрудников, перераспределять нагрузку. Это повышает и пропускную способность, и удовлетворенность пациентов, которые меньше ждут.
В-третьих, мониторинг состояния персонала. Звучит неожиданно, но дашборды могут отслеживать и такие вещи, как, например, динамика заболеваемости среди сотрудников. Если мы видим, что в каком-то отделении резко выросло число больничных, это сигнал. Может быть, там проблема с вентиляцией? Может быть, эпидемия? Может быть, коллектив выгорел и люди начали болеть на нервной почве? Раньше мы замечали это, когда уже становилось критично. Теперь можем увидеть на ранней стадии.
Искусственный интеллект: Помощник, а не замена
Теперь об искусственном интеллекте. Тема, вокруг которой сегодня много шума, хайпа и страхов. Но давайте отделим зерна от плевел.
Речь не о том, что ИИ заменит руководителя. Речь о том, что он может стать мощным помощником, взяв на себя рутинную аналитическую работу и освободив наше время для действительно важных решений.
В каких конкретных задачах ИИ уже сегодня может быть полезен?
Речь не о том, что ИИ заменит руководителя. Речь о том, что он может стать мощным помощником, взяв на себя рутинную аналитическую работу и освободив наше время для действительно важных решений.
В каких конкретных задачах ИИ уже сегодня может быть полезен?
1. Обработка больших данных и генерация гипотез
У любой клиники накапливаются огромные массивы данных. История обращений, результаты анализов, демография пациентов, сезонность, эффективность лечения, жалобы, отзывы. Человек физически не способен обработать такой объем информации. Даже если он очень талантливый руководитель.
ИИ может это сделать за минуты. Вы загружаете цифровую аналитику, задаете правильные параметры — и получаете уже просчитанные гипотезы. Например: «В осенне-зимний период на 30% растет число пациентов с бронхитами, при этом существующие мощности позволяют принять только 80% от прогнозируемого потока. Рекомендуется заранее усилить пульмонологическое направление». Или: «Пациенты в возрасте 65+, приходящие на чекап, в 40% случаев не доходят до третьего специалиста из-за усталости. Рекомендуется пересмотреть маршрутизацию».
Дальше вы сравниваете эти гипотезы между собой, подключаете свой опыт и интуицию — и принимаете решение. Но теперь вы опираетесь не на догадки, а на обработанные данные.
ИИ может это сделать за минуты. Вы загружаете цифровую аналитику, задаете правильные параметры — и получаете уже просчитанные гипотезы. Например: «В осенне-зимний период на 30% растет число пациентов с бронхитами, при этом существующие мощности позволяют принять только 80% от прогнозируемого потока. Рекомендуется заранее усилить пульмонологическое направление». Или: «Пациенты в возрасте 65+, приходящие на чекап, в 40% случаев не доходят до третьего специалиста из-за усталости. Рекомендуется пересмотреть маршрутизацию».
Дальше вы сравниваете эти гипотезы между собой, подключаете свой опыт и интуицию — и принимаете решение. Но теперь вы опираетесь не на догадки, а на обработанные данные.
2. Прогнозирование для сценарного планирования
Помните, мы говорили о сценарном планировании? О том, что нужно просчитывать разные варианты будущего и готовить под них планы? Так вот, ИИ может существенно облегчить эту работу.
Он способен моделировать разные сценарии на основе имеющихся данных. Что будет с загрузкой, если откроется новый конкурент? Что будет с доходом, если поменяются тарифы ОМС? Как изменится пациентский поток, если в районе построят новое общежитие? ИИ может просчитать вероятности и показать возможные последствия.
Это не значит, что нужно слепо доверять этим прогнозам. Но иметь такой инструмент для подготовки управленческих решений — огромное преимущество.
Он способен моделировать разные сценарии на основе имеющихся данных. Что будет с загрузкой, если откроется новый конкурент? Что будет с доходом, если поменяются тарифы ОМС? Как изменится пациентский поток, если в районе построят новое общежитие? ИИ может просчитать вероятности и показать возможные последствия.
Это не значит, что нужно слепо доверять этим прогнозам. Но иметь такой инструмент для подготовки управленческих решений — огромное преимущество.
3. Оптимизация расписаний
Казалось бы, простая задача — составить график работы врачей. Но на практике это головная боль для многих управленцев. Нужно учесть пожелания сотрудников, нормы труда, неравномерность пациентского потока, необходимость подмен и многое другое.
Алгоритмы оптимизации на базе ИИ могут решать эту задачу гораздо эффективнее человека. Они способны создавать расписания, которые минимизируют простои, равномерно распределяют нагрузку и учитывают множество ограничений. В результате растет пропускная способность, а сотрудники получают более комфортные графики.
И все это — без мистики и фантастики. Просто инструмент, который помогает делать работу лучше.
Алгоритмы оптимизации на базе ИИ могут решать эту задачу гораздо эффективнее человека. Они способны создавать расписания, которые минимизируют простои, равномерно распределяют нагрузку и учитывают множество ограничений. В результате растет пропускная способность, а сотрудники получают более комфортные графики.
И все это — без мистики и фантастики. Просто инструмент, который помогает делать работу лучше.
Телемедицина и гибридные модели: Удлиняя путь пациента
Еще один технологический тренд, который окончательно перестал быть экзотикой, — телемедицина и гибридные форматы оказания помощи.
Помните, как несколько лет назад мы с опаской относились к онлайн-консультациям? Казалось, что медицина — это обязательно личный контакт, что удаленно нельзя качественно помочь. Пандемия многое изменила в этом восприятии.
Сегодня телемедицина открывает новые возможности, особенно для региональных клиник. Представьте: у вас клиника в небольшом городе, и вы не можете позволить себе держать в штате узких специалистов мирового уровня. Но вы можете организовать телемедицинские консультации с экспертами из столицы. Ваши пациенты получают доступ к лучшим компетенциям, не выезжая из своего города, а вы — конкурентное преимущество и лояльность.
Кроме того, гибридные модели позволяют удлинять путь пациента. Человек пришел на очный прием, получил назначения, а дальше часть взаимодействия может происходить удаленно: контроль анализов, коррекция терапии, консультации по результатам. Это удобно и для пациента, и для клиники.
Помните, как несколько лет назад мы с опаской относились к онлайн-консультациям? Казалось, что медицина — это обязательно личный контакт, что удаленно нельзя качественно помочь. Пандемия многое изменила в этом восприятии.
Сегодня телемедицина открывает новые возможности, особенно для региональных клиник. Представьте: у вас клиника в небольшом городе, и вы не можете позволить себе держать в штате узких специалистов мирового уровня. Но вы можете организовать телемедицинские консультации с экспертами из столицы. Ваши пациенты получают доступ к лучшим компетенциям, не выезжая из своего города, а вы — конкурентное преимущество и лояльность.
Кроме того, гибридные модели позволяют удлинять путь пациента. Человек пришел на очный прием, получил назначения, а дальше часть взаимодействия может происходить удаленно: контроль анализов, коррекция терапии, консультации по результатам. Это удобно и для пациента, и для клиники.
Поколенческий аспект: Разные пациенты — разные форматы
Важно понимать и поколенческие особенности. Мы работаем с разными возрастными когортами, и их предпочтения в коммуникации сильно отличаются.
Молодые поколения (те, кому сейчас 20–35 лет) выросли в цифровой среде. Они предпочитают делать все через онлайн: записаться через приложение, получить консультацию по видео, оплатить картой, не выходя из дома. Если ваша клиника не предоставляет таких возможностей, для молодых пациентов вы просто не существуете.
Старшее поколение часто с большим доверием относится к очным визитам. Им важен личный контакт, им нужно пощупать, увидеть глаза врача. Но при этом они тоже ценят удобство. Например, возможность получить результаты анализов по электронной почте, а не ехать за ними через весь город. Или удаленно проконсультироваться по некритичному вопросу, чтобы лишний раз не тащиться в поликлинику.
Учет этих особенностей, гибкость форматов — это тоже часть современного управления. И технологии здесь — наши союзники.
Молодые поколения (те, кому сейчас 20–35 лет) выросли в цифровой среде. Они предпочитают делать все через онлайн: записаться через приложение, получить консультацию по видео, оплатить картой, не выходя из дома. Если ваша клиника не предоставляет таких возможностей, для молодых пациентов вы просто не существуете.
Старшее поколение часто с большим доверием относится к очным визитам. Им важен личный контакт, им нужно пощупать, увидеть глаза врача. Но при этом они тоже ценят удобство. Например, возможность получить результаты анализов по электронной почте, а не ехать за ними через весь город. Или удаленно проконсультироваться по некритичному вопросу, чтобы лишний раз не тащиться в поликлинику.
Учет этих особенностей, гибкость форматов — это тоже часть современного управления. И технологии здесь — наши союзники.
Технологии как часть управленческой культуры
Подводя итог этому блоку, хочу подчеркнуть главное. Технологии — не самоцель. Внедрение самой дорогой и современной информационной системы ничего не даст, если вы продолжаете принимать решения по старинке — «на глазок», без опоры на данные.
Ценность технологий раскрывается только тогда, когда они становятся частью управленческой культуры. Когда руководитель привыкает смотреть в дашборды, прежде чем принимать решение. Когда он использует аналитику для прогнозирования, а не только для отчетов. Когда он видит в ИИ помощника, а не угрозу.
Тогда цифровизация перестает быть статьей расходов и становится инвестицией в качество управленческих решений. А значит — в устойчивость и развитие бизнеса.
Ценность технологий раскрывается только тогда, когда они становятся частью управленческой культуры. Когда руководитель привыкает смотреть в дашборды, прежде чем принимать решение. Когда он использует аналитику для прогнозирования, а не только для отчетов. Когда он видит в ИИ помощника, а не угрозу.
Тогда цифровизация перестает быть статьей расходов и становится инвестицией в качество управленческих решений. А значит — в устойчивость и развитие бизнеса.
Заключение: Пять слагаемых успеха современной клиники
Подводя итог, можно сказать, что управление медицинской организацией эволюционирует от системы жестких иерархий и регламентов к живому, гибкому организму.
Таблица: Эволюция управленческих подходов в медицине
Таблица: Эволюция управленческих подходов в медицине
Современный руководитель медицинского бизнеса — это уже не просто главный врач и не просто хозяйственник. Это лидер, который:
1.Управляет через смыслы и ценности.
2.Строит безопасную и вдохновляющую среду для команды.
3.Думает об устойчивости системы в целом, а не только о сиюминутной прибыли.
4.Использует технологии для повышения качества управленческих решений.
Именно такая трансформация позволяет не только выживать в эпоху турбулентности, но и строить клиники, в которые хочется возвращаться и пациентам, и сотрудникам.
1.Управляет через смыслы и ценности.
2.Строит безопасную и вдохновляющую среду для команды.
3.Думает об устойчивости системы в целом, а не только о сиюминутной прибыли.
4.Использует технологии для повышения качества управленческих решений.
Именно такая трансформация позволяет не только выживать в эпоху турбулентности, но и строить клиники, в которые хочется возвращаться и пациентам, и сотрудникам.
Подробнее разобраться в управление и менеджменте в медицине, вы сможете на онлайн курсе «Управление частной клиникой» для главных врачей и управляющих медицинских организаций в Школе Медицинского Бизнеса https://medicalbusinesschool.com/private_clinic
Понравилась статья?
Мнение автора
Часто задаваемые вопросы
Начните с малого. Соберите ключевых сотрудников (главврач, старшая медсестра, администратор, бухгалтер) на 2–3 часа. Выпишите на доску 5–7 факторов, которые больше всего влияют на вашу работу: кадры, изменение тарифов, появление конкурентов, перекрытие дорог, сезонность. По каждому фактору придумайте два сценария: «что будем делать, если ситуация улучшится» и «что будем делать, если ухудшится». Зафиксируйте. Это уже будет ваш первый портфель сценариев. Дорогая аналитика не нужна, нужен системный подход к мышлению.
Ключевое слово здесь — «облегчить». Если вы покажете, что улучшения снимут с них часть рутины, а не добавят бюрократии, мотивация появится. Начните с одного процесса, который больше всего раздражает самих врачей (например, дурацкая маршрутизация анализов или бесконечные бумажки). Спросите: «Что бы вы изменили в первую очередь?». Внедрите одно предложение, которое реально облегчит им жизнь. Когда увидят результат, придут с другими идеями. Важно не перегружать инициативы, а идти маленькими шагами.
Универсального рецепта нет, но можно попробовать опираться на цифры. Покажите ему связь между текучестью кадров и финансовыми потерями на поиск и адаптацию новых сотрудников. Посчитайте, во сколько обходится уход одного хирурга. Иногда жесткие администраторы лучше воспринимают язык цифр, чем разговоры про «атмосферу». Также можно предложить ему выступить наставником для молодого специалиста — в роли наставника многие «жесткие» руководители неожиданно раскрываются по-другому.
Можно и нужно. Технологии — это инструмент, а не самоцель. Если у вас небольшая клиника, начните с Excel или даже с бумажного учета, но выстроенного системно. Главное — не отсутствие дорогих программ, а управленческая культура: привычка анализировать данные, видеть тренды, задавать себе вопросы. Даже простая таблица с помесячной динамикой обращений по отделениям — уже дашборд начального уровня. Внедряйте технологии постепенно, по мере роста бизнеса.
Это самая сложная задача, потому что требует времени и последовательности. Начните с себя. Перестаньте реагировать на ошибки криком и наказаниями. Когда сотрудник приходит с проблемой, поблагодарите и спросите: «Как думаешь, почему это случилось? Что в системе можно изменить?». Сначала вам не поверят, будут ждать подвоха. Но если вы будете последовательны хотя бы 3–4 месяца, самые смелые начнут открываться. За ними потянутся другие. Важно не срываться и не возвращаться к старой модели в стрессе.
Главное отличие — в отношении к плану. При обычном планировании план — это «священная корова», от которой нельзя отступать. При адаптивной стратегии план — это «карта местности», которую вы корректируете по мере движения. Вы держите в голове долгосрочные приоритеты, но маршрут к ним может меняться хоть каждый месяц, в зависимости от того, какие сценарии реализуются. Адаптивная стратегия отвечает не на вопрос «как точно достичь цели Х через 5 лет», а на вопрос «как не потерять цель Х при любых изменениях среды».
Есть несколько простых индикаторов. Первый: количество улучшений, предложенных рядовыми сотрудниками за месяц. Если их ноль — культура не работает. Второй: скорость реакции на жалобы пациентов. Если жалоба воспринимается как головная боль и спускается на тормозах — не работает. Если жалоба становится поводом для анализа системы и через неделю вы вносите изменения — работает. Третий индикатор: легко ли в вашей клинике признать ошибку. Если ошибки скрывают или ищут крайнего — до настоящей культуры улучшений еще далеко.
Категорически нет. Попытка внедрить всё и сразу — верный способ не внедрить ничего. Выберите одно направление, которое сейчас болит больше всего. Если главная проблема — уход ключевых сотрудников, начните с нового стиля лидерства и работы с командой. Если тонут в операционке и хаосе — начните с управления потоками и бережливых технологий. Если стратегия не работает — займитесь сценарным планированием. Двигайтесь последовательно, закрепляйте изменения. Через год вернитесь к списку трендов и выберите следующий.
Другие статьи








