

Материал статьи основан на реальных кейсах по подбору, мотивации и удержанию медицинского персонала, а также на эффективных методиках управления командой в клинике
Эксперт в медицинских коммуникациях, клиентском сервисе и организационной культуре клиник с 17-летним опытом, к.с.н., МВА. Обучила более 1000+ врачей и 1400+ медицинских сестер. 45+ клиник-клиентов. 30+ уникальных программ, сессий и тренингов для частных и государственных медицинских учреждений. Ведущая стратегических и командных сессий. Фасилитатор. Тренер. Коуч. Директор консалтинговой компании «KOBZEVA.RU»
06.04.2026
Дата публикации
06.04.2026
Дата обновления
5 мин.
Время на чтение
102
Просмотров
Содержание
- Почему врачи и пациенты говорят на разных языках?
- Пациентоцентричность: не модный термин, а стратегия выживания
- Пирамида потребностей пациента: от «must have» до «вау-эффекта»
- Карта эмоций пациента: игнорировать — себе дороже
- Идеальный визит к врачу: взгляд из кресла пациента
- Три кита хорошего врача: компетентность, эмпатия, вежливость
- Как развить навыки коммуникации: путь от осознания к практике
- Выводы: хороший врач — это осознанный выбор и приобретаемый навык
- Мнение автора
- Часто задаваемые вопросы
Хороший врач: миф или реальность? Раскрываем секреты профессионалов
Пациенты уходят после первого приема, не начинают лечение, оставляют сдержанные отзывы — знакомая ситуация? Часто причина кроется не в уровне медицинской экспертизы, а в невидимой пропасти между ожиданиями пациента и поведением врача. Кто же такой современный «хороший врач» в глазах того, кто пришел за помощью, и как им стать? Ответ кроется не только в дипломе, но и в искусстве коммуникации.
На основе свежих исследований и 20-летнего опыта работы с медицинскими учреждениями мы разберем ключевые компоненты успеха современного медика. Это руководство для врачей, которые хотят развиваться, и для руководителей клиник, стремящихся повысить лояльность пациентов и бизнес-показатели.
На основе свежих исследований и 20-летнего опыта работы с медицинскими учреждениями мы разберем ключевые компоненты успеха современного медика. Это руководство для врачей, которые хотят развиваться, и для руководителей клиник, стремящихся повысить лояльность пациентов и бизнес-показатели.
Почему врачи и пациенты говорят на разных языках?
Парадокс современной медицины в том, что представления о «хорошем враче» у самого доктора и его пациента часто кардинально отличаются. Врачи, что абсолютно естественно и профессионально, сфокусированы на биомедицинском аспекте: постановке диагноза, подборе лечения, анализе исследований. Это суть их работы.
Однако для пациента, помимо компетентного решения его проблемы, критически важна коммуникативная составляющая. Он приходит не только с болезнью, но и со страхом, неуверенностью, стрессом. Игнорируя эту эмоциональную реальность, клиника рискует потерять пациента, даже безупречно выполнив медицинскую часть.
Здесь уместна аналогия Дейла Карнеги: «Когда я иду на рыбалку, я думаю не о том, что люблю я. Я люблю клубнику со сливками. Я думаю о том, что любит рыба. А рыба любит червяков». Чтобы привлечь и удержать современного требовательного пациента, необходимо понять, что для него важно, и «упаковать» медицинскую экспертизу в форму, которая будет им цениться.
Однако для пациента, помимо компетентного решения его проблемы, критически важна коммуникативная составляющая. Он приходит не только с болезнью, но и со страхом, неуверенностью, стрессом. Игнорируя эту эмоциональную реальность, клиника рискует потерять пациента, даже безупречно выполнив медицинскую часть.
Здесь уместна аналогия Дейла Карнеги: «Когда я иду на рыбалку, я думаю не о том, что люблю я. Я люблю клубнику со сливками. Я думаю о том, что любит рыба. А рыба любит червяков». Чтобы привлечь и удержать современного требовательного пациента, необходимо понять, что для него важно, и «упаковать» медицинскую экспертизу в форму, которая будет им цениться.
Пациентоцентричность: не модный термин, а стратегия выживания
Сегодня пациентоцентричность — это далеко не просто расхожее выражение в профессиональной среде. Это новое и главное направление в требованиях Росздравнадзора к организации внутреннего контроля качества медицинских организаций, напрямую связанное с национальной целью, обозначенной указом президента: повышением удовлетворенности населения медицинской помощью. Но что скрывается за этим формальным требованием на практике?
По своей сути, это фундаментальный переворот в подходе. Речь идет о том, чтобы все процессы в клинике и действия врача строились не вокруг того, как удобно системе или специалисту, а максимально учитывали запросы и потребности того, кто пришел за помощью. Ключевая идея здесь — партнерство, которое, однако, сложно приживается в профессиональном сознании. Многие врачи справедливо задаются вопросом: как именно они могут быть партнерами пациенту?
Ответ кроется в модели взаимовыгодного обмена. Врач в этой паре выступает экспертом, носителем медицинских знаний, умений и опыта («умные мозги, золотые руки»). Пациент же является экспертом в своем собственном состоянии, жизненных обстоятельствах, задачах в области здоровья, а также располагает своими временными и финансовыми ресурсами. Партнерство — это и есть этот честный обмен: экспертиза врача на время и деньги пациента. Когда такой обмен выстроен корректно, в выигрыше остаются все стороны: и клиника как бизнес, и врач как профессионал, и пациент как потребитель услуг.
Конкретно пациентоцентричность проявляется в нескольких неразрывных составляющих:
Таким образом, пациентоцентричность — это комплексная философия и практика, превращающая формальное оказание услуги в персонализированное, уважительное и эффективное взаимодействие, где в центре действительно находится человек, пришедший за помощью.
По своей сути, это фундаментальный переворот в подходе. Речь идет о том, чтобы все процессы в клинике и действия врача строились не вокруг того, как удобно системе или специалисту, а максимально учитывали запросы и потребности того, кто пришел за помощью. Ключевая идея здесь — партнерство, которое, однако, сложно приживается в профессиональном сознании. Многие врачи справедливо задаются вопросом: как именно они могут быть партнерами пациенту?
Ответ кроется в модели взаимовыгодного обмена. Врач в этой паре выступает экспертом, носителем медицинских знаний, умений и опыта («умные мозги, золотые руки»). Пациент же является экспертом в своем собственном состоянии, жизненных обстоятельствах, задачах в области здоровья, а также располагает своими временными и финансовыми ресурсами. Партнерство — это и есть этот честный обмен: экспертиза врача на время и деньги пациента. Когда такой обмен выстроен корректно, в выигрыше остаются все стороны: и клиника как бизнес, и врач как профессионал, и пациент как потребитель услуг.
Конкретно пациентоцентричность проявляется в нескольких неразрывных составляющих:
- Решение проблемы — базовый уровень, суть обращения. Однако теперь это решение должно быть не просто оказано, а сформировано, исходя из запросов самого пациента.
- Сострадание и включенность (эмпатия) — это способность понять трудности и чувства пациента и, что критически важно, вербально сообщить ему об этом понимании в форме поддержки. Это не скрытое сочувствие, а активное действие.
- Диалог — отход от авторитарного монолога врача к партнерскому общению, где учитывается мнение и состояние пациента.
- Четкая и быстрая обратная связь — наличие понятных для пациента каналов, по которым он может оперативно обратиться с вопросом или проблемой и получить внятный ответ.
- Гуманизм (человекоцентричность) — высший уровень развития системы, который учитывает потребности и эмоциональную реальность всех участников процесса. Это гуманная система, где признается право пациента на свои эмоции (нервничать, бояться, переживать), а также учитываются сложности и стресс самих медицинских работников.
Таким образом, пациентоцентричность — это комплексная философия и практика, превращающая формальное оказание услуги в персонализированное, уважительное и эффективное взаимодействие, где в центре действительно находится человек, пришедший за помощью.
Пирамида потребностей пациента: от «must have» до «вау-эффекта»
Что на самом деле хотят пациенты? Исследование «Здравоохранение России глазами пациента» (Центр развития здравоохранения Сколково) показывает, что запросы пациентов имеют четкую иерархию, которую можно представить в виде пирамиды. Принципиально, что эта структура едина как для государственных, так и для частных клиник, поскольку поведение пациентов как потребителей и проблемы врачебной коммуникации зачастую схожи.
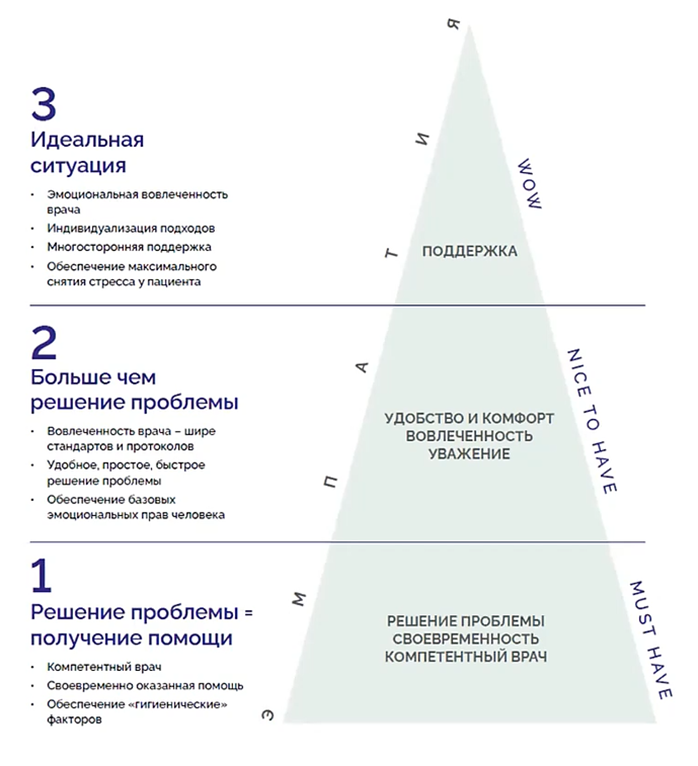
Давайте рассмотрим уровни пирамиды, начиная с фундамента.
1. Базовый уровень («Must Have» – то, что должно быть).
Это основа, без которой не может идти речи о медицинской помощи как таковой. Пациенты воспринимают эти пункты как данность, суть услуги. Сюда входят:
Это тот необходимый минимум, который пациент ожидает получить по умолчанию. В экстренных или жизнеугрожающих ситуациях, а также при отсутствии выбора, пациенту может быть достаточно именно этого уровня: врач помог быстро и облегчил состояние.
2. Уровень ожиданий («Nice to Have» – то, что хочется иметь).
Здесь пациент нуждается в большем, чем просто решение медицинской задачи. Его потребности становятся глубже:
3. Уровень восторга («WOW-уровень»).
Вершина пирамиды — это поддержка. Как отмечается в исследовании, пациенты могут многое простить, но никогда не простят равнодушия. Вау-эффект возникает, когда пациент чувствует, что он для врача - личность.
Этот уровень создается благодаря:
1. Базовый уровень («Must Have» – то, что должно быть).
Это основа, без которой не может идти речи о медицинской помощи как таковой. Пациенты воспринимают эти пункты как данность, суть услуги. Сюда входят:
- Решение проблемы в области здоровья.
- Компетентный врач.
- Своевременно оказанная помощь.
- Гигиенические факторы (чистота, порядок).
Это тот необходимый минимум, который пациент ожидает получить по умолчанию. В экстренных или жизнеугрожающих ситуациях, а также при отсутствии выбора, пациенту может быть достаточно именно этого уровня: врач помог быстро и облегчил состояние.
2. Уровень ожиданий («Nice to Have» – то, что хочется иметь).
Здесь пациент нуждается в большем, чем просто решение медицинской задачи. Его потребности становятся глубже:
- Вовлеченный врач. Пациент хочет видеть интерес и участие.
- Удобное, простое и быстрое решение проблемы. Для жителей больших городов и деловых людей время часто важнее денег, поэтому этот фактор становится прямым показателем качества сервиса.
- Учет базовых эмоциональных прав человека. Право нервничать, плакать, бояться, спорить, что-то требовать. Это неотъемлемая часть эмоциональной реальности пациента, которую невозможно просто запретить. Хорошо, если клиника и врач это понимают и учитывают.
3. Уровень восторга («WOW-уровень»).
Вершина пирамиды — это поддержка. Как отмечается в исследовании, пациенты могут многое простить, но никогда не простят равнодушия. Вау-эффект возникает, когда пациент чувствует, что он для врача - личность.
Этот уровень создается благодаря:
- Эмоциональной вовлеченности врача. Когда пациент видит, что врачу не все равно.
- Индивидуализации подходов. Персонализированное отношение, а не шаблонное.
- Многосторонней поддержке.
- Максимальному снятию стресса у пациента. Поскольку от хорошей жизни в клинику не приходят, снятие стресса от самого визита становится мощнейшим конкурентным преимуществом.

Однако сохранять искреннюю вовлеченность и эмпатию изо дня в день невозможно без понимания природы профессионального выгорания. Подробнее о том, почему врачи теряют мотивацию, даже если их работа хорошо оплачивается, и как клиники могут это предотвратить, читайте в нашем материале: «Деньги или выгорание: что мы не знаем о мотивации врачей и как её сохранить».
Ключевой элемент, пронизывающий всю пирамиду, – эмпатия. Потребность в понимании и сопереживании является связующим звеном между базовым решением проблемы и высшим уровнем поддержки.
Практический вывод для клиник: Если пациент не имеет выбора, ему может хватить и базового уровня. Однако в условиях конкуренции, особенно в крупных городах, побеждает тот, кто не просто гарантирует безупречный первый уровень, но и последовательно работает над вторым и третьим. Именно работа над уровнями ожиданий и восторга дает ответ на вопрос, как отличаться от конкурентов и удерживать пациентов.
Обучить врачей эффективной коммуникации вы можете на курсе «Навыки общения врача с пациентом» в Школе Медицинского Бизнеса: https://medicalbusinesschool.com/navyki-obshcheniya , также вы можете заказать индивидуальный тренинг
Практический вывод для клиник: Если пациент не имеет выбора, ему может хватить и базового уровня. Однако в условиях конкуренции, особенно в крупных городах, побеждает тот, кто не просто гарантирует безупречный первый уровень, но и последовательно работает над вторым и третьим. Именно работа над уровнями ожиданий и восторга дает ответ на вопрос, как отличаться от конкурентов и удерживать пациентов.
Обучить врачей эффективной коммуникации вы можете на курсе «Навыки общения врача с пациентом» в Школе Медицинского Бизнеса: https://medicalbusinesschool.com/navyki-obshcheniya , также вы можете заказать индивидуальный тренинг
Карта эмоций пациента: игнорировать — себе дороже
Понимание эмоционального состояния пациента — не абстрактная задача, а ключевое условие эффективного взаимодействия. Исходя из исследования, важно признать: от хорошей жизни пациенты не приходят в клинику. Они приходят с уже существующей палитрой чувств, связанных с болезнью и предстоящим визитом.
Эта «карта эмоций», составленная на основе прямой речи пациентов, включает в себя целый спектр переживаний:
Ключевой вывод для медицинских специалистов заключается в следующем: бесполезно спорить с эмоциональной реальностью пациента. Попытки её обесценить фразами вроде «бросьте», «не нервничайте» или «всё будет хорошо» — контрпродуктивны. Эмоции всегда быстрее логики. Сначала человек чувствует обиду, страх или брошенность, и лишь потом, возможно, начинает это анализировать.
Поэтому задача клиники и каждого конкретного врача — не игнорировать, а активно изучать и учитывать эти эмоции. Необходимо продумать, какие чувства испытывают пациенты на разных этапах взаимодействия, минимизировать триггеры негативных состояний и сознательно создавать условия для возникновения положительных — радости, благодарности, надежды. Хотя в сфере медицины, особенно при тяжелых состояниях, создание «светлых, радостных эмоций» является большим искусством, именно это становится конкурентным преимуществом и напрямую влияет как на удовлетворенность, так и на клинические исходы.
Эта «карта эмоций», составленная на основе прямой речи пациентов, включает в себя целый спектр переживаний:
- Раздражение, дискомфорт, обида. Пациент может чувствовать, что от него «отмахиваются», что врачи «ничего не знают» и «сидят тут» без пользы. Может возникать ощущение, что врач «надменный» или им «недоволен». Процесс взаимодействия с системой иногда описывается как выбивание и требование того, что нужно. Одно из самых тяжелых ощущений — собственная неуместность, когда пациент слышит от врача вопрос: «Зачем вы пришли?» Всё это рождает сожаление о потраченном впустую времени — ресурсе, который для многих важнее денег.
- Вина и страх. В стационаре это может быть чувство брошенности, если врач не приходит в течение дня или двух. На амбулаторном приеме — беспокойство и тревога по пути в клинику («иду и не знаю, как пройдет визит»). Эта тревога может нарастать из-за задержек или сбоев, и пациент приходит на прием уже в негативном эмоциональном состоянии. Также характерны неуверенность и стыд («все нужно просить и надеяться, что пойдут навстречу») и вина, особенно если врач «отругал» пациента без предварительно установленного доверительного контакта.
- Благодарность, радость, надежда. Положительная часть спектра тоже присутствует. Это чувства, которые возникают, когда пациента «спасли», когда он видит положительные изменения («ничего себе, как все изменилось»), когда чувствует заботу («выслушали, проявили внимание») и надежду («наконец-то выяснят, что со мной»).
Ключевой вывод для медицинских специалистов заключается в следующем: бесполезно спорить с эмоциональной реальностью пациента. Попытки её обесценить фразами вроде «бросьте», «не нервничайте» или «всё будет хорошо» — контрпродуктивны. Эмоции всегда быстрее логики. Сначала человек чувствует обиду, страх или брошенность, и лишь потом, возможно, начинает это анализировать.
Поэтому задача клиники и каждого конкретного врача — не игнорировать, а активно изучать и учитывать эти эмоции. Необходимо продумать, какие чувства испытывают пациенты на разных этапах взаимодействия, минимизировать триггеры негативных состояний и сознательно создавать условия для возникновения положительных — радости, благодарности, надежды. Хотя в сфере медицины, особенно при тяжелых состояниях, создание «светлых, радостных эмоций» является большим искусством, именно это становится конкурентным преимуществом и напрямую влияет как на удовлетворенность, так и на клинические исходы.
Идеальный визит к врачу: взгляд из кресла пациента
Когда пациент анализирует состоявшийся визит к врачу или представляет себе идеальный, для него выходят на первый план совершенно конкретные критерии, которые часто не совпадают с приоритетами самой клиники. Согласно свежим исследованиям, ключевыми и наиболее значимыми для пациента являются следующие факторы:
1. Врач старается подобрать персонализированное лечение. Это прямое продолжение потребности в индивидуализации и отношении к себе как к личности, а не как к «еще одному гастриту».
2. Врач вникает в проблему. Для пациента критически важно видеть и чувствовать эту вовлеченность. Повторяющаяся мысль, звучащая в оценках: пациенты не прощают равнодушие. Им необходимо быть уверенными, что врачу не всё равно.
3. Врач информирует об особенностях заболевания и его лечения. Понятное и доступное объяснение — это часть уважительного партнерского диалога и залог приверженности пациента назначениям.
При этом такие аспекты, как быстрота получения услуги, наличие современного оборудования, удобный процесс записи или приятные тональности общения, хоть и важны, но, согласно данным, собирают гораздо меньший процент голосов и имеют существенно меньший вес в общей оценке качества визита.
Здесь возникает главный парадокс и основная коммуникативная проблема. Подавляющее большинство врачей искренне желает помочь, работает качественно и не случайно оказалось в профессии. Однако по ряду причин (усталость, стресс, отсутствие навыков) они зачастую не транслируют активно ту самую дружелюбие и заинтересованность, которые испытывают внутри. В результате у пациента формируется устойчивое, но ложное впечатление, будто врач не вникает и ему всё равно.
Таким образом, центральным вопросом медицинской коммуникации становится не намерение, а его внешнее выражение. Задача врача — найти тот самый баланс: как не перегнуть палку, не стать излишне милым, но при этом оставаться деловым, конструктивным и — что самое важное — видимо вовлеченным и человечным в глазах пациента. Именно в этом умении транслировать свою профессиональную заботу и заключается высокое искусство, отделяющее технически грамотного специалиста от врача, которого пациенты считают по-настоящему хорошим.
1. Врач старается подобрать персонализированное лечение. Это прямое продолжение потребности в индивидуализации и отношении к себе как к личности, а не как к «еще одному гастриту».
2. Врач вникает в проблему. Для пациента критически важно видеть и чувствовать эту вовлеченность. Повторяющаяся мысль, звучащая в оценках: пациенты не прощают равнодушие. Им необходимо быть уверенными, что врачу не всё равно.
3. Врач информирует об особенностях заболевания и его лечения. Понятное и доступное объяснение — это часть уважительного партнерского диалога и залог приверженности пациента назначениям.
При этом такие аспекты, как быстрота получения услуги, наличие современного оборудования, удобный процесс записи или приятные тональности общения, хоть и важны, но, согласно данным, собирают гораздо меньший процент голосов и имеют существенно меньший вес в общей оценке качества визита.
Здесь возникает главный парадокс и основная коммуникативная проблема. Подавляющее большинство врачей искренне желает помочь, работает качественно и не случайно оказалось в профессии. Однако по ряду причин (усталость, стресс, отсутствие навыков) они зачастую не транслируют активно ту самую дружелюбие и заинтересованность, которые испытывают внутри. В результате у пациента формируется устойчивое, но ложное впечатление, будто врач не вникает и ему всё равно.
Таким образом, центральным вопросом медицинской коммуникации становится не намерение, а его внешнее выражение. Задача врача — найти тот самый баланс: как не перегнуть палку, не стать излишне милым, но при этом оставаться деловым, конструктивным и — что самое важное — видимо вовлеченным и человечным в глазах пациента. Именно в этом умении транслировать свою профессиональную заботу и заключается высокое искусство, отделяющее технически грамотного специалиста от врача, которого пациенты считают по-настоящему хорошим.
Три кита хорошего врача: компетентность, эмпатия, вежливость
Итак, согласно данным исследований, портрет хорошего врача глазами пациента складывается всего из трех четких показателей.
1. Компетентность. Две стороны медали.
Сегодня компетентность врача — это не только глубочайшие медицинские знания (hard skills). Это медаль с двумя сторонами:
2. Эмпатия. Мост к доверию.
Для врача эмпатия — это не просто сочувствие. Это понимание трудностей и чувств пациента и сообщение ему об этом понимании в форме поддержки. Недостаточно просто понять это внутри себя — нужно донести словами.
Почему эмпатия жизненно необходима?
Цена недоверия высока: пациент откладывает лечение, не выполняет назначения, сомневается, ищет альтернативы, пишет жалобы. Все это бьет и по репутации врача, и по экономике клиники.
Как проявить эмпатию? Через конкретные коммуникативные действия. Например, вместо сухого объяснения необходимости операции можно сказать: «Я понимаю, что слово "операция" может пугать. Давайте я объясню, почему вам важно не откладывать. И расскажу, как наша команда будет заботиться о вас во время и после нее». В этой фразе есть и понимание, и экспертиза, и поддержка, и презентация команды.
3. Вежливость. Культура как конкурентное преимущество.
Вежливость в медицине — это не про «спасибо-пожалуйста». Это про культуру общения и деловой этикет, цель которых — не поставить пациента в неловкое положение. Это забота о комфорте.
Вежливый врач — это врач, который ведет прием не по наитию, а по четкому коммуникативному алгоритму (например, по этапам Калгари-Кембриджской модели: установление контакта, сбор информации, объяснение, планирование). На каждом этапе есть конкретные действия, которые транслируют уважение и укрепляют доверие.
Когда в клинике нет единых стандартов коммуникации, возникает абсурдная ситуация: маркетинг с большим бюджетом приводит пациента к врачу, а что происходит в кабинете — «черный ящик». Результат — пациент не возвращается, деньги потрачены впустую, болезнь прогрессирует. Задача — сделать происходящее в кабинете предсказуемым, профессиональным и выгодным для всех сторон.
1. Компетентность. Две стороны медали.
Сегодня компетентность врача — это не только глубочайшие медицинские знания (hard skills). Это медаль с двумя сторонами:
- Оборотная (биомедицинская): фундаментальные и непрерывно обновляемые знания, клиническое мышление, технические навыки.
- Лицевая (коммуникативная): мягкие навыки (soft skills), главными из которых в контексте взаимоотношений с пациентом являются эмпатия и вежливость.
2. Эмпатия. Мост к доверию.
Для врача эмпатия — это не просто сочувствие. Это понимание трудностей и чувств пациента и сообщение ему об этом понимании в форме поддержки. Недостаточно просто понять это внутри себя — нужно донести словами.
Почему эмпатия жизненно необходима?
- Она объединяет врача и пациента.
- Она сама по себе исцеляет, создавая терапевтический альянс.
- Она формирует доверие. А с доверием к врачам в России, по данным соцопросов, есть объективные сложности (средний балл 3 из 5). Доверие не возникает из ниоткуда — его нужно сознательно создавать.
Цена недоверия высока: пациент откладывает лечение, не выполняет назначения, сомневается, ищет альтернативы, пишет жалобы. Все это бьет и по репутации врача, и по экономике клиники.
Как проявить эмпатию? Через конкретные коммуникативные действия. Например, вместо сухого объяснения необходимости операции можно сказать: «Я понимаю, что слово "операция" может пугать. Давайте я объясню, почему вам важно не откладывать. И расскажу, как наша команда будет заботиться о вас во время и после нее». В этой фразе есть и понимание, и экспертиза, и поддержка, и презентация команды.
3. Вежливость. Культура как конкурентное преимущество.
Вежливость в медицине — это не про «спасибо-пожалуйста». Это про культуру общения и деловой этикет, цель которых — не поставить пациента в неловкое положение. Это забота о комфорте.
Вежливый врач — это врач, который ведет прием не по наитию, а по четкому коммуникативному алгоритму (например, по этапам Калгари-Кембриджской модели: установление контакта, сбор информации, объяснение, планирование). На каждом этапе есть конкретные действия, которые транслируют уважение и укрепляют доверие.
Когда в клинике нет единых стандартов коммуникации, возникает абсурдная ситуация: маркетинг с большим бюджетом приводит пациента к врачу, а что происходит в кабинете — «черный ящик». Результат — пациент не возвращается, деньги потрачены впустую, болезнь прогрессирует. Задача — сделать происходящее в кабинете предсказуемым, профессиональным и выгодным для всех сторон.
Как развить навыки коммуникации: путь от осознания к практике
Частая головная боль для клиник: пациент пришел по рекламе, а после первого визита пропал. Причина часто кроется не в качестве лечения, а в том, как прошло общение в кабинете. Руководство обычно не знает, что там было сказано — это «черный ящик». Выход — перестать полагаться на случай (характер врача или его сегодняшний настрой) и начать системно обучать врачей правильному общению с пациентами.
Обучение медицинским коммуникациям — это структурированный процесс, который, согласно опыту проведения тренингов, должен включать три последовательных этапа, каждый из которых критически важен.
Этап 1. Коррекция мышления: работа с установками.
Первостепенная задача — скорректировать само восприятие врачами роли коммуникации. Речь идет о работе с внутренними убеждениями и установками, которые формируют отношение к общению с пациентом как к чему-то второстепенному. Без изменения этого фундаментального взгляда любые внешние техники будут отвергаться или применяться формально.
Этап 2. Передача знаний: освоение технологий.
На этом этапе врачам дается конкретный и практический инструментарий. Это ответы на ситуативные вопросы: как правильно построить знакомство, как отвечать на сложные и каверзные вопросы пациента, как эффективно взаимодействовать с разными поведенческими типами — нервным, сомневающимся, капризным, болтливым или, наоборот, молчаливым. Эти знания представляют собой четкие, технологичные алгоритмы действий.
Этап 3. Отработка навыков: переход от теории к автоматизму.
Самый важный и часто упускаемый этап. Установки и знания сами по себе не меняют поведение в напряженной рабочей обстановке. Необходим именно тренинг — практическая отработка в условиях, максимально приближенных к реальности. Это может происходить через ролевые игры, деловые ситуации, моделирование сложных диалогов, прописывание и репетицию конкретных фраз и сценариев. Такая тренировка позволяет довести коммуникативные действия до автоматизма, чтобы в стрессовый момент врач действовал правильно и уверенно. Подобные тренинги могут проводиться как в онлайн-формате, так и офлайн, в зависимости от специфики и возможностей клиники.
Обучение медицинским коммуникациям — это структурированный процесс, который, согласно опыту проведения тренингов, должен включать три последовательных этапа, каждый из которых критически важен.
Этап 1. Коррекция мышления: работа с установками.
Первостепенная задача — скорректировать само восприятие врачами роли коммуникации. Речь идет о работе с внутренними убеждениями и установками, которые формируют отношение к общению с пациентом как к чему-то второстепенному. Без изменения этого фундаментального взгляда любые внешние техники будут отвергаться или применяться формально.
Этап 2. Передача знаний: освоение технологий.
На этом этапе врачам дается конкретный и практический инструментарий. Это ответы на ситуативные вопросы: как правильно построить знакомство, как отвечать на сложные и каверзные вопросы пациента, как эффективно взаимодействовать с разными поведенческими типами — нервным, сомневающимся, капризным, болтливым или, наоборот, молчаливым. Эти знания представляют собой четкие, технологичные алгоритмы действий.
Этап 3. Отработка навыков: переход от теории к автоматизму.
Самый важный и часто упускаемый этап. Установки и знания сами по себе не меняют поведение в напряженной рабочей обстановке. Необходим именно тренинг — практическая отработка в условиях, максимально приближенных к реальности. Это может происходить через ролевые игры, деловые ситуации, моделирование сложных диалогов, прописывание и репетицию конкретных фраз и сценариев. Такая тренировка позволяет довести коммуникативные действия до автоматизма, чтобы в стрессовый момент врач действовал правильно и уверенно. Подобные тренинги могут проводиться как в онлайн-формате, так и офлайн, в зависимости от специфики и возможностей клиники.
Выводы: хороший врач — это осознанный выбор и приобретаемый навык
Итак, хороший врач для современного пациента — это синтез безупречной медицинской компетентности, осознанной эмпатии и профессиональной вежливости. За этим триединством стоит коммуникативная компетентность — способность на каждом этапе приема совершать точные, выверенные действия, которые строят мост доверия между экспертом и человеком, нуждающимся в помощи.
Стать таким врачом — реально. Это путь осознания важности мягких навыков, готовности учиться и систематической отработки новых моделей поведения. Инвестиции в коммуникативные навыки врачей — это не расходы, а вложение в репутацию клиники, рост лояльности пациентов и, в конечном итоге, в устойчивое развитие медицинского бизнеса. В выигрыше остаются все: пациент получает лучшее обслуживание и улучшает здоровье, врач испытывает больше профессионального удовлетворения, а клиника укрепляет свои позиции на рынке.
Обучить врачей эффективной коммуникации вы можете на курсе «Навыки общения врача с пациентом» в Школе Медицинского Бизнеса: https://medicalbusinesschool.com/navyki-obshcheniya, также вы можете заказать индивидуальный тренинг
Дополнительно вы можете использовать «Алгоритмы успешной коммуникации на врачебном приеме». Алгоритмы можно приобрести в Школе Медицинского Бизнеса по ссылке: https://medicalbusinesschool.com/successful-communication
Стать таким врачом — реально. Это путь осознания важности мягких навыков, готовности учиться и систематической отработки новых моделей поведения. Инвестиции в коммуникативные навыки врачей — это не расходы, а вложение в репутацию клиники, рост лояльности пациентов и, в конечном итоге, в устойчивое развитие медицинского бизнеса. В выигрыше остаются все: пациент получает лучшее обслуживание и улучшает здоровье, врач испытывает больше профессионального удовлетворения, а клиника укрепляет свои позиции на рынке.
Обучить врачей эффективной коммуникации вы можете на курсе «Навыки общения врача с пациентом» в Школе Медицинского Бизнеса: https://medicalbusinesschool.com/navyki-obshcheniya, также вы можете заказать индивидуальный тренинг
Дополнительно вы можете использовать «Алгоритмы успешной коммуникации на врачебном приеме». Алгоритмы можно приобрести в Школе Медицинского Бизнеса по ссылке: https://medicalbusinesschool.com/successful-communication
Понравилась статья?
Мнение автора
Часто задаваемые вопросы
Это партнёрство: врач — эксперт в медицине, пациент — эксперт в своей жизни, ресурсах и ощущениях. Это честный обмен, а не обслуживание «по инструкции».
Напрямую: доверие → выполнение назначений → результат → лояльность → повторные визиты и рекомендации. Недоверие → жалобы, откладывание лечения, уход к конкурентам.
Да. Эмпатия в медицине — это не врождённая чувствительность, а конкретные коммуникативные действия (вербальное сообщение поддержки, признание эмоций пациента). Это тренируемый навык.
С системного обучения: сначала коррекция установок (коммуникация — не второстепенна), затем техники (алгоритмы приёма), потом ролевые отработки до автоматизма. Без этого приёмы остаются «чёрным ящиком».
Другие статьи







