

Материал статьи основан на реальных кейсах и экспертных разборах управленческих, финансовых и операционных аспектов деятельности частной клиники
Основатель и генеральный директор Школы Медицинского Бизнеса.
Эксперт по открытию клиниками и санаториями. к.м.н
Автор книг «Как открыть прибыльную клинику», «Управление частной клиникой».
Руководитель программы по управлению в здравоохранении в НИУ ВШЭ.
Лектор МГИМО, РАНХиГС, ГБУ «Малый Бизнес Москвы», МСП.РФ.
Независимый директор
Эксперт по открытию клиниками и санаториями. к.м.н
Автор книг «Как открыть прибыльную клинику», «Управление частной клиникой».
Руководитель программы по управлению в здравоохранении в НИУ ВШЭ.
Лектор МГИМО, РАНХиГС, ГБУ «Малый Бизнес Москвы», МСП.РФ.
Независимый директор
08.04.2026
Дата публикации
08.04.2026
Дата обновления
5 мин.
Время на чтение
88
Просмотров
Содержание
- Рынок-2026: семь факторов, которые меняют управление клиниками
- Финансовая модель клиники: Почему так важно расписание
- Сквозная аналитика конверсий или три шага к удвоению выручки
- HR-бренд и eNPS. Почему сотрудники выбирают вас и как измерить их лояльность
- Удовлетворенность пациента
- Ключевые выводы
- Мнение автора
- Часто задаваемые вопросы
Инструменты управления медицинской организацией в 2026 году
Рынок частной медицины в России вступил в фазу жесткой турбулентности. Стоимость привлечения пациента взлетела на 35%, дефицит кадров достиг критических 23 тысяч врачей, а средний класс, бывшая опора коммерческих клиник, продолжает таять. В этих условиях классические методы управления — нанять побольше маркетологов и запустить контекст — перестают работать.
Что приходит им на смену? Как в условиях кадрового голода и растущих издержек не только удержаться на плаву, но и заложить фундамент для будущего роста? Ответ парадоксален: главными инструментами развития сегодня становятся не внешние вливания, а глубокая внутренняя оптимизация, работа с лояльностью персонала и точечная настройка ключевых бизнес-процессов.
В этой статье мы разберем практические инструменты, которые позволяют увеличить выручку клиники в разы без увеличения рекламного бюджета.
Что приходит им на смену? Как в условиях кадрового голода и растущих издержек не только удержаться на плаву, но и заложить фундамент для будущего роста? Ответ парадоксален: главными инструментами развития сегодня становятся не внешние вливания, а глубокая внутренняя оптимизация, работа с лояльностью персонала и точечная настройка ключевых бизнес-процессов.
В этой статье мы разберем практические инструменты, которые позволяют увеличить выручку клиники в разы без увеличения рекламного бюджета.
Рынок-2026: семь факторов, которые меняют управление клиниками
Прежде чем мы перейдем к конкретным инструментам управления, необходимо остановиться и трезво оценить ландшафт, в котором сегодня приходится работать частной медицине. Экономическая ситуация и глобальные тренды диктуют новые, жесткие правила игры. Игнорировать их — значит обрекать свой бизнес на стагнацию и потерю конкурентоспособности. Давайте разберем ключевые факторы, формирующие повестку 2026–2030 годов.
1. Реальная инфляция и трансформация потребительского поведения
Мы можем сколько угодно слушать новости о том, что инфляция падает, но реальность, с которой сталкивается каждый руководитель клиники, иная. Стоимость денег уменьшается, и мы наблюдаем парадоксальный, но ожидаемый процесс: богатые становятся богаче, а бедные — беднее. Самое важное для нас последствие — это таяние среднего класса.
Средний класс, который всегда был основной базой коммерческой медицины, расслаивается: примерно 80% уходят в эконом-сегмент, становясь более чувствительными к цене, и лишь небольшая часть поднимается в премиум. Это означает, что привычные маркетинговые коммуникации перестают работать — попасть в размытую целевую аудиторию становится всё сложнее и дороже.
Средний класс, который всегда был основной базой коммерческой медицины, расслаивается: примерно 80% уходят в эконом-сегмент, становясь более чувствительными к цене, и лишь небольшая часть поднимается в премиум. Это означает, что привычные маркетинговые коммуникации перестают работать — попасть в размытую целевую аудиторию становится всё сложнее и дороже.
2. Кратный рост стоимости открытия и «длинные» деньги
Сфера медицинского бизнеса сегодня — это история про гораздо более серьезные входные инвестиции, чем 3–4 года назад. Мы, как компания, занимающаяся консалтингом и открытием клиник, разрабатываем финансовые модели и видим неутешительную динамику. Стоимость открытия бизнеса в зависимости от сегмента выросла в два, а иногда и более раз. Если раньше можно было стартовать, условно говоря, с 10 миллионами рублей, то сегодня аналогичный проект потребует, как минимум 20 миллионов.
Изменилась и точка безубыточности. Раньше мы считали, что выйти в ноль через 6–8 месяцев — это нормально, хоть и долговато. Сейчас средний показатель сместился на год-полтора. При этом срок окупаемости, за счет удорожания финансирования, практически не изменился и держится на уровне 4 лет. Это говорит о том, что период «первоначального накопления» стал намного длиннее и требует от собственника совсем другого запаса прочности.
Изменилась и точка безубыточности. Раньше мы считали, что выйти в ноль через 6–8 месяцев — это нормально, хоть и долговато. Сейчас средний показатель сместился на год-полтора. При этом срок окупаемости, за счет удорожания финансирования, практически не изменился и держится на уровне 4 лет. Это говорит о том, что период «первоначального накопления» стал намного длиннее и требует от собственника совсем другого запаса прочности.
3. Взрывной рост стоимости привлечения пациента
Трафик дорожает экспоненциально, и это, пожалуй, одна из самых болезненных статей расходов. Посмотрите на цифры только за первое полугодие 2025 года: контекстная реклама прибавила в стоимости плюс 28%, а социальные сети — плюс 35%. Оплата за пациента, который реально приходит в клинику, стала настолько высокой, что рынок доходит до определенного абсурда.
Мы еще в 2020 году на вебинарах шутили: скоро будет проще не вкладываться в рекламу, а просто класть пациенту деньги на счет, как это делают в американских банках при открытии счета. Ирония судьбы в том, что всего через несколько лет это перестало быть шуткой. Нас, как и многих коллег, уже начали обзванивать с предложениями: «На вашем счету в стоматологии — 10 тысяч рублей, в косметологии — 5 тысяч, приходите и потратьте». Это новая реальность.
Именно поэтому многие клиники сегодня пытаются отказаться от контекстной рекламы и таргета. Слишком дорого, слишком высокая конкуренция, слишком непонятна отдача. Акцент смещается на другие инструменты:
Мы еще в 2020 году на вебинарах шутили: скоро будет проще не вкладываться в рекламу, а просто класть пациенту деньги на счет, как это делают в американских банках при открытии счета. Ирония судьбы в том, что всего через несколько лет это перестало быть шуткой. Нас, как и многих коллег, уже начали обзванивать с предложениями: «На вашем счету в стоматологии — 10 тысяч рублей, в косметологии — 5 тысяч, приходите и потратьте». Это новая реальность.
Именно поэтому многие клиники сегодня пытаются отказаться от контекстной рекламы и таргета. Слишком дорого, слишком высокая конкуренция, слишком непонятна отдача. Акцент смещается на другие инструменты:
- Личный бренд. Если в 2020 году еще были споры, надо ли его развивать и чей именно (врача, клиники, руководителя), то сегодня ответ очевиден — надо. Пациенты покупают у людей.
- PR и работа с репутацией. Когда клиника пишет о себе в городских журналах, врачи выступают на мероприятиях для населения с лекциями о здоровье, это работает намного эффективнее прямой рекламы, особенно для узкопрофильных проектов.
4. Катастрофический кадровый голод: Рынок кандидата
Уровень безработицы достиг критически низких отметок. На июнь 2024 года в целом по России этот показатель составлял 2,4%. Но в Москве это 1,1%, в Санкт-Петербурге — 1,8%. Что это значит на практике? Это значит, что на рынке практически нет свободных сотрудников. В 2026 году эта тенденция сохраняется
Цифры в медицине еще более удручающие:
Эти сухие цифры подтверждаются и заявлениями министра здравоохранения Михаила Мурашко. Дефицит среднего медицинского персонала оценивается в более чем 63 тысячи человек, а врачебного — в более чем 23,5 тысячи.
Все это ведет к тому, что сроки закрытия вакансий удлиняются до бесконечности. И это главный сигнал для руководителей: 2026 год - год работы с собственным персоналом. Вопрос «почему ваш сотрудник должен выбрать вас?» из философского превращается в вопрос выживания бизнеса.
Цифры в медицине еще более удручающие:
- Число резюме на одну вакансию в здравоохранении — всего 1,6.
- Спрос на сотрудников за год вырос на 30%.
- Количество активных резюме приросло всего на 1% в год.
Эти сухие цифры подтверждаются и заявлениями министра здравоохранения Михаила Мурашко. Дефицит среднего медицинского персонала оценивается в более чем 63 тысячи человек, а врачебного — в более чем 23,5 тысячи.
Все это ведет к тому, что сроки закрытия вакансий удлиняются до бесконечности. И это главный сигнал для руководителей: 2026 год - год работы с собственным персоналом. Вопрос «почему ваш сотрудник должен выбрать вас?» из философского превращается в вопрос выживания бизнеса.
5. Пауза в масштабировании: Эра внутренней оптимизации
Мы привыкли, что развитие — это обязательно новые точки, новые здания, расширение сети. Но сегодня тренд изменился. Большинство успешных сетей взяли паузу в масштабировании. Зачем? Чтобы заняться тем, что было отложено в гонке за ростом.
Их цель сейчас — максимальная оптимизация внутренних процессов. Это работа со всеми видами потерь, внедрение и ужесточение стандартов, глубочайшая проработка существующей базы пациентов. Концепция «прибыльного центра» (когда каждый врач и каждое направление должны быть максимально эффективны) вышла на первый план.
Именно 2026-й год станет временем этой внутренней «пересборки». Компании, которые сейчас проведут эту работу качественно, через пару лет с новыми силами рванут вперед, оставив конкурентов далеко позади. Мы призываем вас последовать этому примеру.
Их цель сейчас — максимальная оптимизация внутренних процессов. Это работа со всеми видами потерь, внедрение и ужесточение стандартов, глубочайшая проработка существующей базы пациентов. Концепция «прибыльного центра» (когда каждый врач и каждое направление должны быть максимально эффективны) вышла на первый план.
Именно 2026-й год станет временем этой внутренней «пересборки». Компании, которые сейчас проведут эту работу качественно, через пару лет с новыми силами рванут вперед, оставив конкурентов далеко позади. Мы призываем вас последовать этому примеру.
6. Цифровизация и роботизация как способ замещения ресурсов
Цифра уже прочно вошла в нашу жизнь, но ее роль будет только расти. Рынок неумолимо движется в телемедицину. Пока в России только 23% населения хоть раз пробовали телемедицинские услуги (против 71% в Европе), а значит, у этого направления огромный потенциал роста.
Важный юридический нюанс: для телемедицины не нужно получать отдельную лицензию. Она оказывается в рамках уже имеющейся, но с использованием специализированных защищенных сервисов.
Кроме того, мы видим активное развитие:
Важный юридический нюанс: для телемедицины не нужно получать отдельную лицензию. Она оказывается в рамках уже имеющейся, но с использованием специализированных защищенных сервисов.
Кроме того, мы видим активное развитие:
- Дистанционного мониторинга пациентов (давление, сахарный диабет). Государство планировало внедрить это повсеместно к 2027 году, и, хоть процесс идет не так быстро, это вопрос ближайших лет.
- Роботизации. И речь не только о сложных операциях. В санаториях и оздоровительных центрах уже начинают использовать роботов для обслуживания в ресторанах, чтобы сократить потребность в персонале.
- Искусственного интеллекта. ИИ уже сегодня помогает анализировать звонки администраторов, определяя качество продаж и диалога. Руководители используют нейросети для подготовки протоколов совещаний, написания документов, создания контента. Это неизбежно будет менять рынок труда, высвобождая ресурсы.
7. Буйный рост превентивной медицины и клиник-гибридов
Превентивная медицина растет колоссальными темпами — плюс 10–13% в год. И во многом этот тренд подогрет не только потребительским спросом, но и глобальными стратегиями крупных игроков, таких как Сбербанк. Их стратегия до 2035 года нацелена на долголетие. Экономике нужно, чтобы активное поколение X оставалось работоспособным как можно дольше.
Жить долго и качественно — вот новый запрос. Отсюда — взрывной интерес к генетике, предрасположенностям и, что особенно важно, к ментальному здоровью. Яркий пример: клиника ментального здоровья, открытая в Москве летом 2024 года, уже через месяц была переполнена, записаться туда было невозможно. Планируется открытие еще шести таких центров.
Этот запрос проникает и в частную медицину. К нам все чаще приходят за разработкой концепций клиник-гибридов, сочетающих классические услуги с элементами персонализированной или ментальной медицины. Тема энергии, качества жизни и долголетия будет только набирать обороты, и нам, как профессиональному сообществу, нельзя это игнорировать.
Жить долго и качественно — вот новый запрос. Отсюда — взрывной интерес к генетике, предрасположенностям и, что особенно важно, к ментальному здоровью. Яркий пример: клиника ментального здоровья, открытая в Москве летом 2024 года, уже через месяц была переполнена, записаться туда было невозможно. Планируется открытие еще шести таких центров.
Этот запрос проникает и в частную медицину. К нам все чаще приходят за разработкой концепций клиник-гибридов, сочетающих классические услуги с элементами персонализированной или ментальной медицины. Тема энергии, качества жизни и долголетия будет только набирать обороты, и нам, как профессиональному сообществу, нельзя это игнорировать.
Финансовая модель клиники: Почему так важно расписание
Когда собственники и руководители клиник думают об инструментах повышения выручки, их воображение обычно рисует сложные системы, дорогие CRM с искусственным интеллектом или массированные рекламные кампании. Однако практика показывает: самый мощный, быстрый и при этом часто игнорируемый рычаг влияния на финансовые показатели находится буквально на рабочем столе каждого администратора. Это расписание.
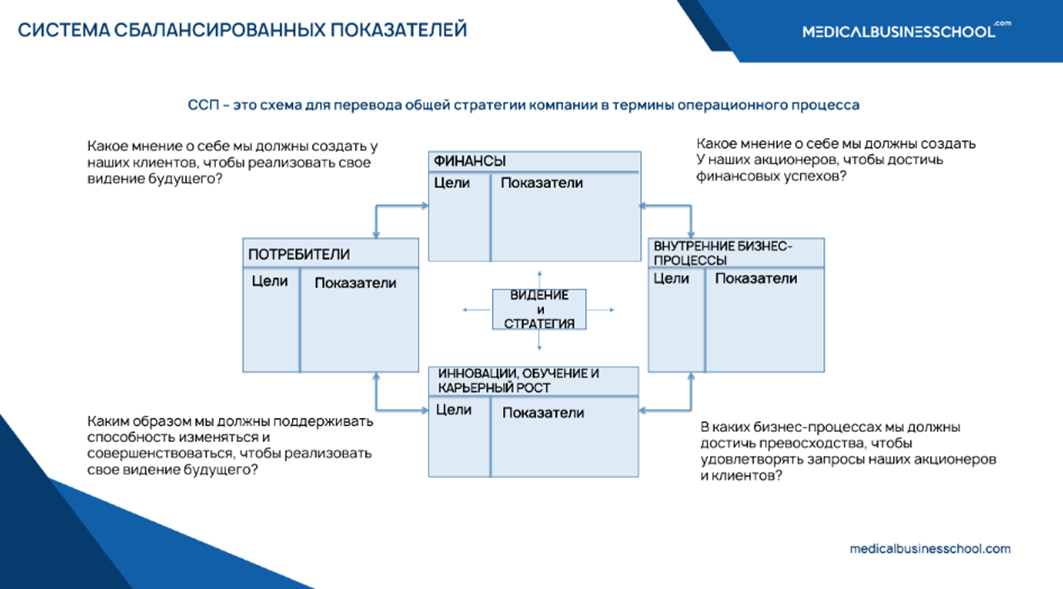
В системе сбалансированных показателей расписание находится на стыке финансов и внутренних процессов. Оно либо генерирует прибыль, либо незаметно ее «съедает», маскируя проблемы кажущейся загрузкой врачей. Давайте разберем этот инструмент под микроскопом.
В системе сбалансированных показателей расписание находится на стыке финансов и внутренних процессов. Оно либо генерирует прибыль, либо незаметно ее «съедает», маскируя проблемы кажущейся загрузкой врачей. Давайте разберем этот инструмент под микроскопом.
Кто должен отвечать за расписание: Разрушаем опасный стереотип
В подавляющем большинстве клиник сложилась порочная практика: составление расписания делегируется администратору или руководителю колл-центра. Логика кажется железной: эти сотрудники ежедневно работают с записями, они лучше всех знают, к кому и когда хотят попасть пациенты. Но именно здесь кроется системная ошибка, способная обнулить финансовые результаты клиники на годы.
Почему это опасно? Администратор, даже самый талантливый, мыслит операционными, а не стратегическими категориями. Его цель — заполнить слоты, чтобы не было «окон», чтобы пациенты не жаловались на отсутствие записи. Он не думает о маржинальности, о среднем чеке и о структуре выручки. Он решает сиюминутную задачу комфорта пациентов и спокойствия врачей.
Кейс из практики: Пять лет стагнации под видом бурной деятельности
Приведу показательный пример, который мы разбирали в рамках консалтинга. Сеть клиник на протяжении пяти лет показывала стабильную выручку — ровно 5 миллионов рублей в месяц. Руководство радовалось стабильности, периодически индексировало цены на 10% вслед за инфляцией, но выручка упрямо возвращалась к той же отметке. Когда нас пригласили разобраться в ситуации, первое, на что мы обратили внимание — структура расписания.
Оказалось, что все эти годы за него отвечала грамотная, исполнительная руководитель колл-центра. Она действовала из лучших побуждений, ориентируясь на спрос. Пациенты часто звонили и просили записаться к детскому стоматологу. Логика администратора была простой: «Есть спрос — надо расширять предложение». За пять лет она постепенно сократила ставки ортопеда с двух до 0,25, высвободив время для детского стоматолога.
В чем драма? Средний чек ортопеда в той клинике составлял 15 000 рублей, а детского стоматолога — 3 000 рублей. Клиника работала с полной загрузкой, очереди к детскому врачу выросли, все были «при деле», но финансовая динамика отсутствовала. Пациентов стало даже больше, а деньги — нет. Выручка не просто стояла на месте, она фактически падала, потому что структура приема сместилась в сторону низкомаржинальных услуг. Это классический пример того, как тактически верные решения (удовлетворить массовый спрос) приводят к стратегическому провалу.
Вывод формулируется жестко, но однозначно: Расписание — это не операционный, а стратегический финансовый документ. Отвечать за него должен не администратор, а лицо, отвечающее за экономику клиники в целом — собственник или генеральный директор. Исполнять же (технически вносить изменения, следить за заменами) может главный врач или управляющий, но только в рамках жестко утвержденной стратегической матрицы.
Почему это опасно? Администратор, даже самый талантливый, мыслит операционными, а не стратегическими категориями. Его цель — заполнить слоты, чтобы не было «окон», чтобы пациенты не жаловались на отсутствие записи. Он не думает о маржинальности, о среднем чеке и о структуре выручки. Он решает сиюминутную задачу комфорта пациентов и спокойствия врачей.
Кейс из практики: Пять лет стагнации под видом бурной деятельности
Приведу показательный пример, который мы разбирали в рамках консалтинга. Сеть клиник на протяжении пяти лет показывала стабильную выручку — ровно 5 миллионов рублей в месяц. Руководство радовалось стабильности, периодически индексировало цены на 10% вслед за инфляцией, но выручка упрямо возвращалась к той же отметке. Когда нас пригласили разобраться в ситуации, первое, на что мы обратили внимание — структура расписания.
Оказалось, что все эти годы за него отвечала грамотная, исполнительная руководитель колл-центра. Она действовала из лучших побуждений, ориентируясь на спрос. Пациенты часто звонили и просили записаться к детскому стоматологу. Логика администратора была простой: «Есть спрос — надо расширять предложение». За пять лет она постепенно сократила ставки ортопеда с двух до 0,25, высвободив время для детского стоматолога.
В чем драма? Средний чек ортопеда в той клинике составлял 15 000 рублей, а детского стоматолога — 3 000 рублей. Клиника работала с полной загрузкой, очереди к детскому врачу выросли, все были «при деле», но финансовая динамика отсутствовала. Пациентов стало даже больше, а деньги — нет. Выручка не просто стояла на месте, она фактически падала, потому что структура приема сместилась в сторону низкомаржинальных услуг. Это классический пример того, как тактически верные решения (удовлетворить массовый спрос) приводят к стратегическому провалу.
Вывод формулируется жестко, но однозначно: Расписание — это не операционный, а стратегический финансовый документ. Отвечать за него должен не администратор, а лицо, отвечающее за экономику клиники в целом — собственник или генеральный директор. Исполнять же (технически вносить изменения, следить за заменами) может главный врач или управляющий, но только в рамках жестко утвержденной стратегической матрицы.
Теория ядра и ассортимента - строим правильную структуру приема
Чтобы расписание работало как прибыльный центр, а не как хаотичный набор врачебных желаний, необходимо понимать фундаментальное различие между типами специалистов. Это различие — база, на которой строится финансовая модель.
1.Специалисты ядра. Это «локомотивы» выручки. Критерий отнесения к ядру прост: они генерируют максимальную выручку в единицу времени за счет наборного среднего чека. Пациент приходит к такому специалисту на прием, стоимостью, скажем, 5 000 рублей, а уходит с чеком в кассе на 10 000, 15 000 или даже 100 000 рублей. Почему? Потому что специалист ядра не только консультирует, но и тут же проводит манипуляции, операции или назначает комплексное лечение, которое оплачивается сразу.
o Кто входит: гинекологи, хирурги всех профилей, проктологи, стоматологи и др. Невролог тоже может стать специалистом ядра, если он делает блокады, проводит ботулинотерапию, работает с ударно-волновой терапией, то есть совмещает прием с лечебными процедурами.
2.Специалисты ассортимента. Это «связующие звенья», которые формируют дополнительные услуги и обеспечивают комплексность лечения. Они имеют, как правило, фиксированный чек за прием. Пациент приходит к эндокринологу, платит 5 000 рублей за консультацию и уходит. Дополнительных услуг в кабинете эндокринолога, если это не совмещенный прием, нет.
o Кто входит: эндокринологи, терапевты, педиатры, некоторые узкие специалисты на чистой консультации.
Ошибка стартапов и кризис зрелых клиник
Когда открывается новая клиника, собственники часто говорят: «Давайте наберем побольше специалистов ядра, зачем нам эти малоприбыльные ассортиментные врачи?» Или в зрелой клинике, где нет стратегического взгляда на расписание, «ядро» начинает вытеснять «ассортимент»..
Но такой подход ведет к провалу, потому что он разрушает понятие «законченного случая».
Представьте пациента с болью в спине. Он пришел к неврологу. Если невролог — чистый консультант (специалист ассортимента), он просто скажет: «У вас остеохондроз, вот рецепт, идите в аптеку». Пациент уйдет, выручка клиники — 5 000 рублей.
Если невролог — специалист ядра, он может сделать блокаду или назначить капельницу. Но если в клинике нет массажиста, остеопата, инструктора ЛФК, нет физиотерапии, то врач не может предложить полноценный план лечения на 2–4 недели. Пациент, скорее всего, получит только снятие острого приступа, а для реабилитации пойдет в другую клинику, где ему предложат комплекс.
Таким образом, отсутствие баланса между «ядром» и «ассортиментом» создает «тупиковые ветви». Пациент не видит смысла возвращаться к этому же врачу для простого разговора. Вероятность его возвращения крайне мала. Он становится «одноразовым», а клиника теряет потенциальную выручку в 5–10 раз больше первоначальной.
1.Специалисты ядра. Это «локомотивы» выручки. Критерий отнесения к ядру прост: они генерируют максимальную выручку в единицу времени за счет наборного среднего чека. Пациент приходит к такому специалисту на прием, стоимостью, скажем, 5 000 рублей, а уходит с чеком в кассе на 10 000, 15 000 или даже 100 000 рублей. Почему? Потому что специалист ядра не только консультирует, но и тут же проводит манипуляции, операции или назначает комплексное лечение, которое оплачивается сразу.
o Кто входит: гинекологи, хирурги всех профилей, проктологи, стоматологи и др. Невролог тоже может стать специалистом ядра, если он делает блокады, проводит ботулинотерапию, работает с ударно-волновой терапией, то есть совмещает прием с лечебными процедурами.
2.Специалисты ассортимента. Это «связующие звенья», которые формируют дополнительные услуги и обеспечивают комплексность лечения. Они имеют, как правило, фиксированный чек за прием. Пациент приходит к эндокринологу, платит 5 000 рублей за консультацию и уходит. Дополнительных услуг в кабинете эндокринолога, если это не совмещенный прием, нет.
o Кто входит: эндокринологи, терапевты, педиатры, некоторые узкие специалисты на чистой консультации.
Ошибка стартапов и кризис зрелых клиник
Когда открывается новая клиника, собственники часто говорят: «Давайте наберем побольше специалистов ядра, зачем нам эти малоприбыльные ассортиментные врачи?» Или в зрелой клинике, где нет стратегического взгляда на расписание, «ядро» начинает вытеснять «ассортимент»..
Но такой подход ведет к провалу, потому что он разрушает понятие «законченного случая».
Представьте пациента с болью в спине. Он пришел к неврологу. Если невролог — чистый консультант (специалист ассортимента), он просто скажет: «У вас остеохондроз, вот рецепт, идите в аптеку». Пациент уйдет, выручка клиники — 5 000 рублей.
Если невролог — специалист ядра, он может сделать блокаду или назначить капельницу. Но если в клинике нет массажиста, остеопата, инструктора ЛФК, нет физиотерапии, то врач не может предложить полноценный план лечения на 2–4 недели. Пациент, скорее всего, получит только снятие острого приступа, а для реабилитации пойдет в другую клинику, где ему предложат комплекс.
Таким образом, отсутствие баланса между «ядром» и «ассортиментом» создает «тупиковые ветви». Пациент не видит смысла возвращаться к этому же врачу для простого разговора. Вероятность его возвращения крайне мала. Он становится «одноразовым», а клиника теряет потенциальную выручку в 5–10 раз больше первоначальной.
Идеальное штатное расписание: Инструкция по применению
Что же делать? Ответ — перестать подстраивать расписание под наличие врачей и начать подстраивать врачей под идеальное расписание. Это сложный, но единственно верный путь к предсказуемой и растущей выручке.
Алгоритм действий:
1.Разработка идеальной модели. Неважно, сколько врачей у вас есть сегодня. Сядьте и на основе выбранной концепции (лор-клиника, центр женского здоровья, неврология) пропишите идеальное штатное расписание. Определите, какие специалисты ядра и в каком объеме должны быть в клинике, чтобы обеспечить максимальную выручку с квадратного метра. Определите, какие специалисты ассортимента необходимы, чтобы закрыть потребности пациентов «ядра» и создать законченный случай лечения. Это — ваш стратегический план. Например: «На один кабинет гинеколога (ядро) нам достаточно 0,5 ставки эндокринолога (ассортимент)». Это называется формулой финансовой модели.
2.Утверждение регламентов. Под это идеальное расписание создаются жесткие регламенты.
o Кто и на каких условиях может менять расписание?
o Как происходит замена заболевшего врача?
o Как согласовываются отпуска, чтобы ключевые специалисты ядра не уходили в отпуск одновременно и не оставляли клинику без выручки на месяц?
o Каков порядок действий при отмене приема? Кто и как оповещает пациентов?
o Эти регламенты утверждаются генеральным директором и становятся законом для главного врача и администраторов.
3.Подбор персонала под модель. Теперь задача главного врача — искать и нанимать сотрудников не «просто хороших», а тех, кто впишется в эту идеальную сетку расписания. Это меняет сам подход к рекрутингу. Вы ищете не просто стоматолога, а стоматолога, готового работать именно в эти часы, которые оптимальны для вашей финансовой модели.
4.Автоматизация и контроль. Разработанное идеальное расписание вносится в медицинскую информационную систему (МИС). Администратор может вносить изменения только в рамках утвержденных регламентов, и эти изменения должны быть видны руководству. Это исключает ситуации, когда «добрая» девочка на ресепшн втайне перекраивает финансовую стратегию компании.
Расписание — это самый сложный, но самый благодарный инструмент управления. Это первый «большой затык», с которым сталкиваются наши ученики на практике. Но именно его проработка дает мгновенный и ощутимый финансовый эффект, потому что вы перестаете работать «вслепую» и начинаете сознательно конструировать свой денежный поток. Только после того как этот фундамент выстроен, можно переходить к настройке следующих процессов — конверсии, работы с базой и, наконец, рекламы.
Подробнее разобраться в управление и менеджменте в медицине, вы сможете на онлайн курсе «Управление частной клиникой» для главных врачей и управляющих медицинских организаций в Школе Медицинского Бизнеса https://medicalbusinesschool.com/private_clinic
Алгоритм действий:
1.Разработка идеальной модели. Неважно, сколько врачей у вас есть сегодня. Сядьте и на основе выбранной концепции (лор-клиника, центр женского здоровья, неврология) пропишите идеальное штатное расписание. Определите, какие специалисты ядра и в каком объеме должны быть в клинике, чтобы обеспечить максимальную выручку с квадратного метра. Определите, какие специалисты ассортимента необходимы, чтобы закрыть потребности пациентов «ядра» и создать законченный случай лечения. Это — ваш стратегический план. Например: «На один кабинет гинеколога (ядро) нам достаточно 0,5 ставки эндокринолога (ассортимент)». Это называется формулой финансовой модели.
2.Утверждение регламентов. Под это идеальное расписание создаются жесткие регламенты.
o Кто и на каких условиях может менять расписание?
o Как происходит замена заболевшего врача?
o Как согласовываются отпуска, чтобы ключевые специалисты ядра не уходили в отпуск одновременно и не оставляли клинику без выручки на месяц?
o Каков порядок действий при отмене приема? Кто и как оповещает пациентов?
o Эти регламенты утверждаются генеральным директором и становятся законом для главного врача и администраторов.
3.Подбор персонала под модель. Теперь задача главного врача — искать и нанимать сотрудников не «просто хороших», а тех, кто впишется в эту идеальную сетку расписания. Это меняет сам подход к рекрутингу. Вы ищете не просто стоматолога, а стоматолога, готового работать именно в эти часы, которые оптимальны для вашей финансовой модели.
4.Автоматизация и контроль. Разработанное идеальное расписание вносится в медицинскую информационную систему (МИС). Администратор может вносить изменения только в рамках утвержденных регламентов, и эти изменения должны быть видны руководству. Это исключает ситуации, когда «добрая» девочка на ресепшн втайне перекраивает финансовую стратегию компании.
Расписание — это самый сложный, но самый благодарный инструмент управления. Это первый «большой затык», с которым сталкиваются наши ученики на практике. Но именно его проработка дает мгновенный и ощутимый финансовый эффект, потому что вы перестаете работать «вслепую» и начинаете сознательно конструировать свой денежный поток. Только после того как этот фундамент выстроен, можно переходить к настройке следующих процессов — конверсии, работы с базой и, наконец, рекламы.
Подробнее разобраться в управление и менеджменте в медицине, вы сможете на онлайн курсе «Управление частной клиникой» для главных врачей и управляющих медицинских организаций в Школе Медицинского Бизнеса https://medicalbusinesschool.com/private_clinic
Сквозная аналитика конверсий или три шага к удвоению выручки
Многие клиники запускают рекламу, имея «дырявые» внутренние процессы. Это все равно что лить воду в решето. Прежде чем тратить деньги на привлечение, измерьте и оптимизируйте три ключевых показателя.
1. Конверсия «звонок → запись»

Норматив, к которому нужно стремиться — 90%. Среднерыночный показатель без обучения персонала — 45-50%.
- Потери: Если к вам позвонили 1000 человек, а записались только 450, при среднем чеке 4000 руб. потери составят 1,8 млн руб. в месяц.
- Причина низкой конверсии часто не в персонале: Прежде чем обучать администраторов скриптам, проверьте процессы. Может быть, 500 из 1000 звонков — это вопросы «готовы ли анализы?». Решение — внедрить СМС-информирование о готовности результатов и высвободить 5 операторов, которые не просто так сидят на телефоне, а реально продают.
- Второй шаг: Проверьте нагрузку. Один администратор не может одновременно работать в регистратуре, отвечать на звонки и обзванивать пациентов. Это путь к выгоранию и потере конверсии.
2. Конверсия «запись → прием»

В норме на прием должны приходить 95% записавшихся. Если показатель ниже — это прямые потери денег.
Кейс: в одной крупной клинике не доходило 32% пациентов. Годовые потери составили 16 миллионов рублей. Причина часто кроется в мелочах: пациенты не знали, что нужно отменять визит, или их никто не напоминал о записи. Внедрение простых напоминаний и политики подтверждения визитов решает эту проблему.
Кейс: в одной крупной клинике не доходило 32% пациентов. Годовые потери составили 16 миллионов рублей. Причина часто кроется в мелочах: пациенты не знали, что нужно отменять визит, или их никто не напоминал о записи. Внедрение простых напоминаний и политики подтверждения визитов решает эту проблему.
3. Конверсия «первичный → повторный прием»
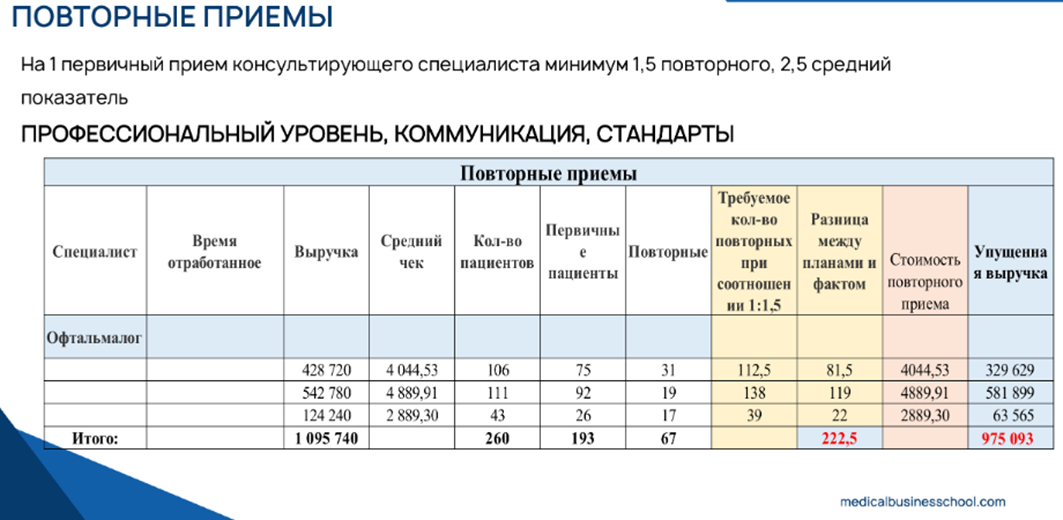
Ключевой показатель лояльности и качества работы врача. Норма: на одну первичную консультацию должно приходиться минимум 1,5 повторных приема, в идеале — 2,5.
Бывает, что этот показатель равен 30% (на 100 первичных — 30 повторных). Работа над ним (коммуникация врача, стандарты лечения, понятные программы) способна поднять выручку клиники в 5-6 раз без привлечения новых пациентов.
Бывает, что этот показатель равен 30% (на 100 первичных — 30 повторных). Работа над ним (коммуникация врача, стандарты лечения, понятные программы) способна поднять выручку клиники в 5-6 раз без привлечения новых пациентов.
Математика эффективности: Сравнение
Давайте посмотрим, как оптимизация процессов превращает убыточную рекламную кампанию в прибыльную.
Исходные данные: Рекламный бюджет — 100 000 руб. Получено 100 звонков.
Исходные данные: Рекламный бюджет — 100 000 руб. Получено 100 звонков.
Вывод: Сначала оптимизация, потом — реклама. Работа с существующей базой и процессами всегда выгоднее, чем попытки залатать дыры новыми входящими.
HR-бренд и eNPS. Почему сотрудники выбирают вас и как измерить их лояльность
В условиях, когда уровень безработицы в Москве составляет 1,1%, а дефицит врачей превышает 23 тысячи человек, рынок труда в медицине окончательно превратился в рынок кандидата. Это значит, что не вы выбираете сотрудника, а сотрудник выбирает вас. И вопрос «почему хороший врач должен прийти работать именно в вашу клинику?» из разряда риторических перешел в разряд вопросов выживания бизнеса.
Когда мы проводим аудит или консалтинг, мы часто сталкиваемся с ситуацией: собственник открывает новую клинику или пытается реанимировать старую и говорит: «Мы посадим врача на процент. Сколько заработает — столько и получит». Формально это звучит справедливо. Но давайте посмотрим на ситуацию глазами врача.
Представьте: вы приходите в новую клинику, где еще нет потока пациентов. Вы сидите в пустом кабинете день, два, неделю. В конце месяца вам начисляют 5 тысяч рублей. На эти деньги невозможно прокормить семью, невозможно платить ипотеку. Что делает врач? Он уходит. И уходит не молча. Он рассказывает коллегам, друзьям, знакомым о том, как с ним поступили. И чем меньше город, тем быстрее распространяется эта информация и тем сложнее вам будет найти новых сотрудников в будущем.
Особенно тяжело приходится клиникам, которые давно на рынке, но не имеют потока пациентов по каким-то направлениям. Когда к нам приходят с запросом на аудит, мы рассматриваем такие клиники как стартапы, даже если формально они работают 10 лет. Но есть нюанс: стартапу легче, потому что у него нет испорченной репутации. А у зрелой клиники с низкой выручкой уже сформировался негативный HR-бренд. Привлечь туда пациентов еще можно, но привлечь хороших сотрудников, когда о тебе по городу ходят нехорошие слухи, — задача в разы сложнее.
Когда мы проводим аудит или консалтинг, мы часто сталкиваемся с ситуацией: собственник открывает новую клинику или пытается реанимировать старую и говорит: «Мы посадим врача на процент. Сколько заработает — столько и получит». Формально это звучит справедливо. Но давайте посмотрим на ситуацию глазами врача.
Представьте: вы приходите в новую клинику, где еще нет потока пациентов. Вы сидите в пустом кабинете день, два, неделю. В конце месяца вам начисляют 5 тысяч рублей. На эти деньги невозможно прокормить семью, невозможно платить ипотеку. Что делает врач? Он уходит. И уходит не молча. Он рассказывает коллегам, друзьям, знакомым о том, как с ним поступили. И чем меньше город, тем быстрее распространяется эта информация и тем сложнее вам будет найти новых сотрудников в будущем.
Особенно тяжело приходится клиникам, которые давно на рынке, но не имеют потока пациентов по каким-то направлениям. Когда к нам приходят с запросом на аудит, мы рассматриваем такие клиники как стартапы, даже если формально они работают 10 лет. Но есть нюанс: стартапу легче, потому что у него нет испорченной репутации. А у зрелой клиники с низкой выручкой уже сформировался негативный HR-бренд. Привлечь туда пациентов еще можно, но привлечь хороших сотрудников, когда о тебе по городу ходят нехорошие слухи, — задача в разы сложнее.
Пять факторов выбора работодателя в медицине
Что же на самом деле влияет на решение врача или медсестры, когда они выбирают между разными клиниками? На основе нашего опыта и анализа рынка можно выделить пять ключевых факторов.
1. Достойный уровень оплаты и прозрачная система мотивации
Это базовый фактор. Зарплата должна позволять сотруднику закрывать его финансовые обязательства — ипотеку, кредиты, обеспечение семьи. Но дело не только в сумме, но и в понятности. Система мотивации должна быть прозрачной: врач должен понимать, за что он получает деньги, как формируется его доход, что нужно сделать, чтобы заработать больше.
Важно помнить про эффект «испорченного телефона». Если сотрудник уходит обиженным, он транслирует эту обиду вовне. В маленьких городах это работает как сарафанное радио, и восстановить репутацию потом крайне сложно.
2. Рабочие условия и современное оборудование
Это фактор, который часто недооценивают собственники, экономящие на оснащении. Давайте рассуждать как профессионал. Специалист УЗИ с высокой категорией, эксперт в своей области, — пойдет ли он работать на аппарат 2007 года выпуска? На таком оборудовании он не увидит половину патологий. Но ответственность за пропущенный диагноз ляжет на него. Это вопрос его профессиональной репутации, его имени.
То же самое с ЛОР-врачом. Будет ли он работать в клинике, где нет современного ЛОР-комбайна, где промывание носа делается «методом перемещения двумя сосудами», как в районной поликлинике? Конечно, он выберет клинику, где есть современное оборудование, даже если там предлагают чуть меньший процент. Потому что на хорошем оборудовании он заработает больше за счет качества и скорости, и пациентам будет комфортнее.
Стоматологи особенно чувствительны к этому фактору. Наличие оперблока, КЛКТ (конусно-лучевой компьютерный томограф) — это обязательные условия. Без них невозможно качественно работать, невозможно брать сложные клинические случаи. И даже высокий процент не компенсирует отсутствие инструментов для полноценной работы.
3. Стабильность компании на рынке
Когда мы говорим сотрудникам: «Если не выполнишь план, премии не будет, потому что у компании нет денег», — что они слышат? Они слышат: «Компания нестабильна, здесь рискованно, пора искать другое место». Никакие методы влияния, никакие угрозы не заставят сотрудника работать лучше, если он не уверен в завтрашнем дне. Он просто начнет рассылать резюме.
4. Корпоративная культура и ценности
Это не про абстрактные миссии, написанные на сайте. Это про то, как люди общаются друг с другом, как принимаются решения, какие правила (писаные и неписаные) существуют в коллективе. Разделяют ли сотрудники ценности клиники? Например, если клиника позиционирует себя как доказательная медицина, а врач практикует методы без доказанной эффективности — возникает конфликт. Такой врач либо уйдет, либо будет чувствовать себя чужим.
Корпоративная культура — это еще и про то, как вы заботитесь о сотрудниках. Мы знаем примеры, когда руководители покупали массажеры для ног, чтобы сотрудники могли расслабиться в перерыве. Кто-то ставит массажные кресла и закладывает это в бюджет. Это мелочи, но из них складывается ощущение заботы.
5. Возможность самореализации и роста
Врачи — это люди с высокой внутренней мотивацией к развитию. Им важно не просто работать, а расти профессионально. Какие возможности для роста вы можете предложить?
Был интересный пример: одна компания пошла нестандартным путем. Они не просто купили курс по личному бренду для врачей, а организовали регулярные встречи. Раз в неделю собиралась группа заинтересованных врачей (10 человек из 50) и полтора-два часа с ними работал тренер. Они разбирали конкретные ситуации, что сделали за неделю, какие были результаты. Это сработало и как нематериальная мотивация (врачи чувствовали внимание и заботу), и как инструмент привлечения пациентов (через личные бренды врачей).
1. Достойный уровень оплаты и прозрачная система мотивации
Это базовый фактор. Зарплата должна позволять сотруднику закрывать его финансовые обязательства — ипотеку, кредиты, обеспечение семьи. Но дело не только в сумме, но и в понятности. Система мотивации должна быть прозрачной: врач должен понимать, за что он получает деньги, как формируется его доход, что нужно сделать, чтобы заработать больше.
Важно помнить про эффект «испорченного телефона». Если сотрудник уходит обиженным, он транслирует эту обиду вовне. В маленьких городах это работает как сарафанное радио, и восстановить репутацию потом крайне сложно.
2. Рабочие условия и современное оборудование
Это фактор, который часто недооценивают собственники, экономящие на оснащении. Давайте рассуждать как профессионал. Специалист УЗИ с высокой категорией, эксперт в своей области, — пойдет ли он работать на аппарат 2007 года выпуска? На таком оборудовании он не увидит половину патологий. Но ответственность за пропущенный диагноз ляжет на него. Это вопрос его профессиональной репутации, его имени.
То же самое с ЛОР-врачом. Будет ли он работать в клинике, где нет современного ЛОР-комбайна, где промывание носа делается «методом перемещения двумя сосудами», как в районной поликлинике? Конечно, он выберет клинику, где есть современное оборудование, даже если там предлагают чуть меньший процент. Потому что на хорошем оборудовании он заработает больше за счет качества и скорости, и пациентам будет комфортнее.
Стоматологи особенно чувствительны к этому фактору. Наличие оперблока, КЛКТ (конусно-лучевой компьютерный томограф) — это обязательные условия. Без них невозможно качественно работать, невозможно брать сложные клинические случаи. И даже высокий процент не компенсирует отсутствие инструментов для полноценной работы.
3. Стабильность компании на рынке
Когда мы говорим сотрудникам: «Если не выполнишь план, премии не будет, потому что у компании нет денег», — что они слышат? Они слышат: «Компания нестабильна, здесь рискованно, пора искать другое место». Никакие методы влияния, никакие угрозы не заставят сотрудника работать лучше, если он не уверен в завтрашнем дне. Он просто начнет рассылать резюме.
4. Корпоративная культура и ценности
Это не про абстрактные миссии, написанные на сайте. Это про то, как люди общаются друг с другом, как принимаются решения, какие правила (писаные и неписаные) существуют в коллективе. Разделяют ли сотрудники ценности клиники? Например, если клиника позиционирует себя как доказательная медицина, а врач практикует методы без доказанной эффективности — возникает конфликт. Такой врач либо уйдет, либо будет чувствовать себя чужим.
Корпоративная культура — это еще и про то, как вы заботитесь о сотрудниках. Мы знаем примеры, когда руководители покупали массажеры для ног, чтобы сотрудники могли расслабиться в перерыве. Кто-то ставит массажные кресла и закладывает это в бюджет. Это мелочи, но из них складывается ощущение заботы.
5. Возможность самореализации и роста
Врачи — это люди с высокой внутренней мотивацией к развитию. Им важно не просто работать, а расти профессионально. Какие возможности для роста вы можете предложить?
- Вертикальный рост: Возможность стать заведующим отделением, заместителем главного врача, главным врачом. Если вы не даете такой возможности, а сотрудник к этому стремится, он уйдет туда, где эту возможность дадут.
- Профессиональный рост: Получение категории, написание кандидатской диссертации. Как вы можете помочь? Помочь собрать клинические данные, стать соавтором статей, помочь с публикацией в центральной печати. Это не только поддержка сотрудника, но и развитие научного имени клиники.
- Развитие личного бренда: Врач может хотеть выступать на конференциях, делиться опытом, преподавать. Но он может бояться публичных выступлений. Вы можете нанять тренера по ораторскому мастерству и организовать обучение.
Был интересный пример: одна компания пошла нестандартным путем. Они не просто купили курс по личному бренду для врачей, а организовали регулярные встречи. Раз в неделю собиралась группа заинтересованных врачей (10 человек из 50) и полтора-два часа с ними работал тренер. Они разбирали конкретные ситуации, что сделали за неделю, какие были результаты. Это сработало и как нематериальная мотивация (врачи чувствовали внимание и заботу), и как инструмент привлечения пациентов (через личные бренды врачей).
Нематериальная мотивация: От теории к практике
Нематериальная мотивация — это не только про грамоты и благодарности. Это про создание среды, в которой сотрудникам интересно находиться. Примеры из практики:
Важно не копировать чужой опыт, а выявить, что интересно именно вашим сотрудникам. Для этого нужно изучать их мотивационные факторы. Мы в своей школе уделяем этому много внимания — как выявить эти факторы, как на них воздействовать, как вовлекать сотрудников в жизнь компании.
И тогда при выборе работодателя у сотрудника будет дилемма. С одной стороны, клиника, где ты просто сидишь и даже не знаешь коллег по имени. С другой — компания, где есть вовлеченная команда, где что-то происходит, где учат, где поддерживают, где интересно. Ответ очевиден.
- Совместные кулинарные мастер-классы, где коллеги готовят вместе.
- Походы в театр или на выставки.
- Корпоративные абонементы в бассейн или тренажерный зал.
- Пешие экскурсии по городу, на которые можно прийти с семьей.
Важно не копировать чужой опыт, а выявить, что интересно именно вашим сотрудникам. Для этого нужно изучать их мотивационные факторы. Мы в своей школе уделяем этому много внимания — как выявить эти факторы, как на них воздействовать, как вовлекать сотрудников в жизнь компании.
И тогда при выборе работодателя у сотрудника будет дилемма. С одной стороны, клиника, где ты просто сидишь и даже не знаешь коллег по имени. С другой — компания, где есть вовлеченная команда, где что-то происходит, где учат, где поддерживают, где интересно. Ответ очевиден.
Инструмент eNPS: измеряем лояльность сотрудников
Мы уже говорили о том, как важно измерять удовлетворенность пациентов с помощью NPS (Net Promoter Score). Но точно такой же подход работает и с сотрудниками. Метод называется eNPS (employee Net Promoter Score).
В чем суть? Вы задаете своим сотрудникам один простой вопрос: «Оцените по шкале от 1 до 10, насколько вероятно, что вы порекомендуете нашу компанию как работодателя своим друзьям и знакомым?»
На основе ответов все сотрудники делятся на три группы:
В чем суть? Вы задаете своим сотрудникам один простой вопрос: «Оцените по шкале от 1 до 10, насколько вероятно, что вы порекомендуете нашу компанию как работодателя своим друзьям и знакомым?»
На основе ответов все сотрудники делятся на три группы:
Сам показатель eNPS рассчитывается по простой формуле:
eNPS = (% сторонников) — (% критиков)
Пассивные сотрудники в расчете не участвуют, но они — ваша зона риска и потенциальная зона роста.
eNPS = (% сторонников) — (% критиков)
Пассивные сотрудники в расчете не участвуют, но они — ваша зона риска и потенциальная зона роста.
Нормы eNPS для медицинской отрасли
Если обратиться к европейским данным, то там показатели интерпретируются так:
Но мы не первый год на рынке, мы проводили замеры у многих компаний — у наших учеников, у партнеров, у клиник, которые проходили оптимизацию. И на основе этого опыта мы вывели свои ориентиры для медицинской отрасли в России.
Хороший показатель eNPS для медицинской клиники — 55.
Это средний уровень, к которому стоит стремиться. Выше — еще лучше, но здесь есть нюанс. Если мы видим показатель выше 70, это может быть тревожным сигналом. Такие цифры часто означают одно из двух: либо сотрудники неискренни и отвечают формально (боятся или не хотят говорить правду), либо в коллективе наступило «болото» — все расслабились, нет здоровой рабочей атмосферы, нет требований, нет развития.
Был случай в одном санатории, где руководство фактически заставило сотрудников поставить высокие оценки. Цифры были красивые, но картина не соответствовала реальности — это было видно сразу при более глубоком анализе.
Показатели ниже 55 мы уже считаем проблемными. В своей практике мы видели и 20, и даже ниже. Это прямая угроза стабильности бизнеса, особенно в условиях кадрового голода.
- Ниже 10 — опасная зона
- От 10 до 30 — хорошо
- Выше 50 — отлично
Но мы не первый год на рынке, мы проводили замеры у многих компаний — у наших учеников, у партнеров, у клиник, которые проходили оптимизацию. И на основе этого опыта мы вывели свои ориентиры для медицинской отрасли в России.
Хороший показатель eNPS для медицинской клиники — 55.
Это средний уровень, к которому стоит стремиться. Выше — еще лучше, но здесь есть нюанс. Если мы видим показатель выше 70, это может быть тревожным сигналом. Такие цифры часто означают одно из двух: либо сотрудники неискренни и отвечают формально (боятся или не хотят говорить правду), либо в коллективе наступило «болото» — все расслабились, нет здоровой рабочей атмосферы, нет требований, нет развития.
Был случай в одном санатории, где руководство фактически заставило сотрудников поставить высокие оценки. Цифры были красивые, но картина не соответствовала реальности — это было видно сразу при более глубоком анализе.
Показатели ниже 55 мы уже считаем проблемными. В своей практике мы видели и 20, и даже ниже. Это прямая угроза стабильности бизнеса, особенно в условиях кадрового голода.
Как работать с eNPS
Просто измерить недостаточно. eNPS — это не статичный показатель, а инструмент управления. Вот базовый алгоритм действий:
1.Замерьте текущий уровень. Получите объективную картину того, что думают о вас сотрудники. Важно обеспечить анонимность, чтобы люди не боялись говорить правду.
2.Проанализируйте причины. Почему критики недовольны? Почему пассивные не становятся сторонниками? Часто причины лежат на поверхности: несправедливая оплата, плохие условия, конфликты в коллективе, отсутствие перспектив.
3.Разработайте план действий. Что конкретно вы можете изменить, чтобы повысить лояльность? Это может быть пересмотр системы мотивации, закупка нового оборудования, введение нематериальных поощрений, работа с руководителями среднего звена.
4.Реализуйте план и замерьте снова. Обычно мы рекомендуем проводить замеры раз в полгода или раз в год, чтобы видеть динамику.
В 2026 - 2030 годах, когда конкуренция за персонал будет только обостряться, регулярное измерение eNPS и системная работа над увеличением доли сторонников становится не просто полезным инструментом, а необходимым условием выживания. Потому что в условиях тотального дефицита кадров побеждает тот, кто лучше умеет удерживать своих людей.
1.Замерьте текущий уровень. Получите объективную картину того, что думают о вас сотрудники. Важно обеспечить анонимность, чтобы люди не боялись говорить правду.
2.Проанализируйте причины. Почему критики недовольны? Почему пассивные не становятся сторонниками? Часто причины лежат на поверхности: несправедливая оплата, плохие условия, конфликты в коллективе, отсутствие перспектив.
3.Разработайте план действий. Что конкретно вы можете изменить, чтобы повысить лояльность? Это может быть пересмотр системы мотивации, закупка нового оборудования, введение нематериальных поощрений, работа с руководителями среднего звена.
4.Реализуйте план и замерьте снова. Обычно мы рекомендуем проводить замеры раз в полгода или раз в год, чтобы видеть динамику.
В 2026 - 2030 годах, когда конкуренция за персонал будет только обостряться, регулярное измерение eNPS и системная работа над увеличением доли сторонников становится не просто полезным инструментом, а необходимым условием выживания. Потому что в условиях тотального дефицита кадров побеждает тот, кто лучше умеет удерживать своих людей.
Удовлетворенность пациента
Тема удержания пациента и работы с его лояльностью — это, пожалуй, самая объемная и многогранная часть управления клиникой. Мы могли бы говорить об этом часами, но в рамках нашего вебинара я хочу сфокусироваться на главном: как измерить удовлетворенность и, самое важное, как превратить эту удовлетворенность в реальные деньги. Потому что, согласитесь, управлять тем, что нельзя измерить, просто невозможно.
Мы привыкли к такому показателю, как NPS (Net Promoter Score) — индекс готовности пациента рекомендовать клинику. Но NPS ценен не сам по себе, а своей прямой связью с финансами. И здесь я хочу привести данные, которые нас когда-то очень впечатлили.
Мы привыкли к такому показателю, как NPS (Net Promoter Score) — индекс готовности пациента рекомендовать клинику. Но NPS ценен не сам по себе, а своей прямой связью с финансами. И здесь я хочу привести данные, которые нас когда-то очень впечатлили.
Цифры, которые говорят сами за себя
Компания «Zabota 2.0» — это сервис, который занимается сбором обратной связи и, в частности, измерением NPS у пациентов. У них есть доступ к огромным данным, накопленным на тысячах (если не на пяти тысячах) клиник, подключенных к их системе. И вот какие цифры они показали.

Оказывается, у пациентов, которые оценивают клинику на 9–10 баллов (сторонников), средний чек на 36,8% выше, чем у всех остальных категорий пациентов.
Вдумайтесь в эту цифру. Это не просто абстрактная «удовлетворенность». Это прямые деньги в кассе. Почему так происходит? Потому что довольный пациент доверяет врачу. Он не ищет подвоха, не сомневается в назначениях, он соглашается на более полный план лечения. Он не уходит в другую клинику «посоветоваться», а возвращается к вам снова и приводит друзей. Лояльность конвертируется в деньги напрямую.
Поэтому, когда мы говорим о работе с удовлетворенностью, мы говорим о вполне конкретном финансовом результате. Давайте разберем несколько ключевых показателей и инструментов, которые на этот результат влияют.
Вдумайтесь в эту цифру. Это не просто абстрактная «удовлетворенность». Это прямые деньги в кассе. Почему так происходит? Потому что довольный пациент доверяет врачу. Он не ищет подвоха, не сомневается в назначениях, он соглашается на более полный план лечения. Он не уходит в другую клинику «посоветоваться», а возвращается к вам снова и приводит друзей. Лояльность конвертируется в деньги напрямую.
Поэтому, когда мы говорим о работе с удовлетворенностью, мы говорим о вполне конкретном финансовом результате. Давайте разберем несколько ключевых показателей и инструментов, которые на этот результат влияют.
Какие показатели действительно отражают удовлетворенность
В своей практике мы смотрим не на один-единственный показатель, а на целую систему индикаторов, которые в совокупности рисуют объективную картину.
Процент обоснованных претензий (медицинских и сервисных). Это база. Мы обязательно разделяем эти две категории, потому что природа у них разная и методы работы тоже разные. Медицинские претензии требуют работы с врачами и клиническими протоколами. Сервисные — работы с административным персоналом и стандартами обслуживания.
Процент повторных приемов. Мы уже говорили об этом показателе, но повторю еще раз, потому что он критически важен. Соотношение первичных и повторных приемов — это лакмусовая бумажка качества работы врача и удовлетворенности пациента. На 100 первичных консультаций должно приходиться минимум 150 повторных, а в идеале — 250. Если этот показатель ниже, значит, пациенты к вам не возвращаются. Значит, что-то пошло не так.
Конверсия консультации в лечение. Самый прямой показатель. Если пациент недоволен, он не будет у вас лечиться. Он заплатит за консультацию и уйдет искать другого специалиста. Низкая конверсия консультации в лечение — это красный флаг, требующий немедленного анализа.
Средний чек и выручка. Да, это результирующие показатели. Но если мы видим, что при стабильном потоке пациентов средний чек падает — это тоже сигнал о проблемах с удовлетворенностью. Возможно, врачи перестали продавать комплексные программы лечения, или пациенты разочаровались в качестве услуг и выбирают только самое дешевое.
Процент перезаборов. Об этом показателе часто забывают, а зря. Если пациенты записываются и не приходят, если они отменяют визиты в последний момент — это тоже косвенный индикатор их лояльности. Лояльный пациент ценит ваше время и предупреждает об отмене заранее.
Процент обратившихся по рекомендации. Это, пожалуй, самый приятный показатель для измерения. Но здесь важно не просто считать цифры, а выстроить систему благодарности. И об этом мы поговорим отдельно.
Процент обоснованных претензий (медицинских и сервисных). Это база. Мы обязательно разделяем эти две категории, потому что природа у них разная и методы работы тоже разные. Медицинские претензии требуют работы с врачами и клиническими протоколами. Сервисные — работы с административным персоналом и стандартами обслуживания.
Процент повторных приемов. Мы уже говорили об этом показателе, но повторю еще раз, потому что он критически важен. Соотношение первичных и повторных приемов — это лакмусовая бумажка качества работы врача и удовлетворенности пациента. На 100 первичных консультаций должно приходиться минимум 150 повторных, а в идеале — 250. Если этот показатель ниже, значит, пациенты к вам не возвращаются. Значит, что-то пошло не так.
Конверсия консультации в лечение. Самый прямой показатель. Если пациент недоволен, он не будет у вас лечиться. Он заплатит за консультацию и уйдет искать другого специалиста. Низкая конверсия консультации в лечение — это красный флаг, требующий немедленного анализа.
Средний чек и выручка. Да, это результирующие показатели. Но если мы видим, что при стабильном потоке пациентов средний чек падает — это тоже сигнал о проблемах с удовлетворенностью. Возможно, врачи перестали продавать комплексные программы лечения, или пациенты разочаровались в качестве услуг и выбирают только самое дешевое.
Процент перезаборов. Об этом показателе часто забывают, а зря. Если пациенты записываются и не приходят, если они отменяют визиты в последний момент — это тоже косвенный индикатор их лояльности. Лояльный пациент ценит ваше время и предупреждает об отмене заранее.
Процент обратившихся по рекомендации. Это, пожалуй, самый приятный показатель для измерения. Но здесь важно не просто считать цифры, а выстроить систему благодарности. И об этом мы поговорим отдельно.
Как правильно благодарить за рекомендации
Вот здесь я хочу остановиться подробнее, потому что тема благодарности часто превращается в формальность, которая не работает.
Многие клиники рассуждают так: «Давайте будем дарить магнитик на холодильник или календарик с логотипом». Это дешево, это формально, и, честно говоря, это никому не нужно. У людей и так полно магнитов и календарей. Такой подарок не создает эмоции, не запоминается, не формирует лояльность.
Как надо? Надо благодарить так, чтобы пациенту было действительно приятно. Чтобы он почувствовал, что его ценят, что его вклад в развитие клиники важен.
Приведу пример одной стоматологической клиники. У них выстроена очень красивая система. Когда приходит новый пациент, они обязательно спрашивают: «Скажите, пожалуйста, кого нам благодарить за то, что вы обратились именно к нам?» Пациенты с удовольствием называют имя и фамилию того, кто их направил.
И дальше начинается магия. Клиника собирает корзину. Туда кладут красивые фрукты, бутылку хорошего вина (конечно, с учетом всех этических норм), фирменные шарики с логотипом клиники и какую-то еще приятную мелочь. И эту корзину курьер привозит прямо в офис к тому человеку, который дал рекомендацию.
Представляете эмоции? Человек сидит на работе, и тут ему приносят такую красоту с запиской: «Спасибо, что порекомендовали нас!» Это работает в тысячу раз сильнее любого магнитика. Это создает историю, которой человек обязательно поделится с коллегами. Это формирует адвокатов бренда.
Конечно, здесь нужно включать ситуационную этику. Для проктологов, наверное, не стоит так публично благодарить, привозя корзину в офис. Здесь нужен более деликатный, камерный подход. Но принцип остается тем же: благодарите тем, что нужно пациенту.
Для косметологии, для стоматологии, для многих других направлений такой открытый, красивый способ благодарности работает превосходно. В крайнем случае, можно отправить просто красивое персонализированное СМС или письмо по электронной почте. Главное — чтобы человек почувствовал, что его заметили и оценили.
Многие клиники рассуждают так: «Давайте будем дарить магнитик на холодильник или календарик с логотипом». Это дешево, это формально, и, честно говоря, это никому не нужно. У людей и так полно магнитов и календарей. Такой подарок не создает эмоции, не запоминается, не формирует лояльность.
Как надо? Надо благодарить так, чтобы пациенту было действительно приятно. Чтобы он почувствовал, что его ценят, что его вклад в развитие клиники важен.
Приведу пример одной стоматологической клиники. У них выстроена очень красивая система. Когда приходит новый пациент, они обязательно спрашивают: «Скажите, пожалуйста, кого нам благодарить за то, что вы обратились именно к нам?» Пациенты с удовольствием называют имя и фамилию того, кто их направил.
И дальше начинается магия. Клиника собирает корзину. Туда кладут красивые фрукты, бутылку хорошего вина (конечно, с учетом всех этических норм), фирменные шарики с логотипом клиники и какую-то еще приятную мелочь. И эту корзину курьер привозит прямо в офис к тому человеку, который дал рекомендацию.
Представляете эмоции? Человек сидит на работе, и тут ему приносят такую красоту с запиской: «Спасибо, что порекомендовали нас!» Это работает в тысячу раз сильнее любого магнитика. Это создает историю, которой человек обязательно поделится с коллегами. Это формирует адвокатов бренда.
Конечно, здесь нужно включать ситуационную этику. Для проктологов, наверное, не стоит так публично благодарить, привозя корзину в офис. Здесь нужен более деликатный, камерный подход. Но принцип остается тем же: благодарите тем, что нужно пациенту.
Для косметологии, для стоматологии, для многих других направлений такой открытый, красивый способ благодарности работает превосходно. В крайнем случае, можно отправить просто красивое персонализированное СМС или письмо по электронной почте. Главное — чтобы человек почувствовал, что его заметили и оценили.
Сбор отзывов: Кто и как должен это делать
Отдельная большая тема — это сбор обратной связи. Мы много работаем с разными клиниками и видим совершенно разную статистику.
Если отзывы собирает администратор, например, протягивает планшет или просит пройти по ссылке сразу после приема, конверсия в отзыв составляет в среднем 1–2%. Это очень мало. Пациенты спешат, устали, не хотят заполнять анкеты.
Но если мы подключаем к этому процессу врачей, картина кардинально меняется. Если врач в конце приема говорит: «Иван Иванович, мне было очень приятно с вами работать. Если вас все устроило, будем очень благодарны, если вы оставите отзыв о нашем приеме. Администратор подскажет, как это сделать», — конверсия может вырасти до 10% и даже выше.
А если у врача есть сильный личный бренд, если пациент пришел именно к нему по рекомендации, если между ними установился доверительный контакт, конверсия сбора отзывов может достигать 60%! Представляете разницу? 2% и 60% — это в 30 раз больше обратной связи, в 30 раз больше возможностей увидеть свои слабые места и в 30 раз больше позитивных сигналов для новых пациентов, которые читают отзывы перед записью.
Поэтому я всегда призываю руководителей: подумайте, кто в вашей команде способен собирать отзывы. Не все врачи готовы это делать, не всем это комфортно. Но если такие врачи есть — это ваш золотой актив. Используйте их потенциал по максимуму.
Если отзывы собирает администратор, например, протягивает планшет или просит пройти по ссылке сразу после приема, конверсия в отзыв составляет в среднем 1–2%. Это очень мало. Пациенты спешат, устали, не хотят заполнять анкеты.
Но если мы подключаем к этому процессу врачей, картина кардинально меняется. Если врач в конце приема говорит: «Иван Иванович, мне было очень приятно с вами работать. Если вас все устроило, будем очень благодарны, если вы оставите отзыв о нашем приеме. Администратор подскажет, как это сделать», — конверсия может вырасти до 10% и даже выше.
А если у врача есть сильный личный бренд, если пациент пришел именно к нему по рекомендации, если между ними установился доверительный контакт, конверсия сбора отзывов может достигать 60%! Представляете разницу? 2% и 60% — это в 30 раз больше обратной связи, в 30 раз больше возможностей увидеть свои слабые места и в 30 раз больше позитивных сигналов для новых пациентов, которые читают отзывы перед записью.
Поэтому я всегда призываю руководителей: подумайте, кто в вашей команде способен собирать отзывы. Не все врачи готовы это делать, не всем это комфортно. Но если такие врачи есть — это ваш золотой актив. Используйте их потенциал по максимуму.
Технические аспекты измерения NPS
И последнее, о чем важно сказать, — это техническая сторона измерения NPS. Когда мы отправляем СМС с вопросом «Оцените качество услуг», важно понимать частоту опросов.
Есть пациенты, которые ходят в клинику часто — на профосмотры, на процедуры, на плановые приемы. Если вы будете слать им СМС после каждого визита, то на десятый раз они просто возненавидят вас. Вы начнете вызывать раздражение, триггерить негатив вместо того, чтобы получать обратную связь.
Поэтому мы рекомендуем устанавливать разумную периодичность. Например, задавать этот вопрос не чаще одного раза в два месяца. Да, вы охватите не 100% пациентов. Но те, кто ответит, дадут вам более честную и релевантную картину.
И еще один важный нюанс. Кто обычно отвечает на СМС-опросы? Либо те, кто крайне недоволен — критики, которые ставят двойки и пишут гневные комментарии. Либо те, кто очень доволен — сторонники, которые ставят 9–10 и готовы хвалить. Пассивная масса (оценки 7–8) обычно просто игнорирует такие сообщения.
Получается, что выборка смещена, и это нужно учитывать при интерпретации результатов. Но для понимания динамики и острых проблем этого вполне достаточно.
Есть пациенты, которые ходят в клинику часто — на профосмотры, на процедуры, на плановые приемы. Если вы будете слать им СМС после каждого визита, то на десятый раз они просто возненавидят вас. Вы начнете вызывать раздражение, триггерить негатив вместо того, чтобы получать обратную связь.
Поэтому мы рекомендуем устанавливать разумную периодичность. Например, задавать этот вопрос не чаще одного раза в два месяца. Да, вы охватите не 100% пациентов. Но те, кто ответит, дадут вам более честную и релевантную картину.
И еще один важный нюанс. Кто обычно отвечает на СМС-опросы? Либо те, кто крайне недоволен — критики, которые ставят двойки и пишут гневные комментарии. Либо те, кто очень доволен — сторонники, которые ставят 9–10 и готовы хвалить. Пассивная масса (оценки 7–8) обычно просто игнорирует такие сообщения.
Получается, что выборка смещена, и это нужно учитывать при интерпретации результатов. Но для понимания динамики и острых проблем этого вполне достаточно.
Неочевидные связи: Как конверсия звонка влияет на лояльность
И напоследок приведу один показательный случай из жизни. Я иду по улице, а впереди меня идут два молодых человека. И один другому говорит: «Слушай, ну у тебя же спина болит уже сколько лет. Как раз рядом с нашим офисом открылась клиника остеопатии. Почему ты до сих пор не запишешься?» А второй отвечает: «Да я туда звонил. Там такая девочка на телефоне мне ответила, таким тоном... Я даже не представляю, какие у них там врачи, если они таких сотрудников нанимают…».
Вот вам и прямая связь между конверсией звонка в запись и лояльностью. Пациент даже не дошел до клиники, не увидел врача, не оценил оборудование. Он просто поговорил с администратором по телефону и сделал выводы. И этот вывод обошелся клинике как минимум в одну потерянную консультацию, а возможно, и в целого пациента с хронической болью, который мог бы стать постоянным.
Поэтому, когда мы говорим об удовлетворенности, мы должны смотреть на всю цепочку взаимодействия с пациентом — от первого звонка до выхода из кабинета после десятого приема. И в каждом звене этой цепочки могут быть свои точки роста.
Вот вам и прямая связь между конверсией звонка в запись и лояльностью. Пациент даже не дошел до клиники, не увидел врача, не оценил оборудование. Он просто поговорил с администратором по телефону и сделал выводы. И этот вывод обошелся клинике как минимум в одну потерянную консультацию, а возможно, и в целого пациента с хронической болью, который мог бы стать постоянным.
Поэтому, когда мы говорим об удовлетворенности, мы должны смотреть на всю цепочку взаимодействия с пациентом — от первого звонка до выхода из кабинета после десятого приема. И в каждом звене этой цепочки могут быть свои точки роста.
Ключевые выводы
Рынок частной медицины входит в эпоху «бережливого производства». Внешняя среда усложняется, и единственный надежный источник роста — это эффективность внутри.
1.Главный стратег — расписание. Пересмотрите, кто им управляет. Оно должно строиться вокруг идеальной финансовой модели (специалисты ядра и ассортимента), а не вокруг желаний врачей.
2.Воронка продаж начинается с процессов. Доведите конверсию звонка в запись до 90%, а записи в прием до 95%, прежде чем тратить миллионы на маркетинг. Эффект от этой работы может выражаться в сотнях тысяч рублей дополнительной выручки ежемесячно.
3.Вовлеченный сотрудник = прибыльный пациент. В условиях кадрового дефицита инвестиции в HR-бренд, условия труда и нематериальную мотивацию — это не благотворительность, а жесткая необходимость. Измеряйте eNPS и стремитесь к показателю 55 и выше.
4.NPS — это финансы. Довольные пациенты (оценка 9–10) приносят в кассу на треть больше. Стройте системную работу с лояльностью.
2026 год — это время возможностей для тех, кто готов остановиться, разобраться в своих процессах и выстроить прочный фундамент. И именно такие компании через пару лет совершат новый рывок, оставив конкурентов далеко позади.
Подробнее разобраться в управление и менеджменте в медицине, вы сможете на онлайн курсе «Управление частной клиникой» для главных врачей и управляющих медицинских организаций в Школе Медицинского Бизнесаhttps://medicalbusinesschool.com/private_clinic
1.Главный стратег — расписание. Пересмотрите, кто им управляет. Оно должно строиться вокруг идеальной финансовой модели (специалисты ядра и ассортимента), а не вокруг желаний врачей.
2.Воронка продаж начинается с процессов. Доведите конверсию звонка в запись до 90%, а записи в прием до 95%, прежде чем тратить миллионы на маркетинг. Эффект от этой работы может выражаться в сотнях тысяч рублей дополнительной выручки ежемесячно.
3.Вовлеченный сотрудник = прибыльный пациент. В условиях кадрового дефицита инвестиции в HR-бренд, условия труда и нематериальную мотивацию — это не благотворительность, а жесткая необходимость. Измеряйте eNPS и стремитесь к показателю 55 и выше.
4.NPS — это финансы. Довольные пациенты (оценка 9–10) приносят в кассу на треть больше. Стройте системную работу с лояльностью.
2026 год — это время возможностей для тех, кто готов остановиться, разобраться в своих процессах и выстроить прочный фундамент. И именно такие компании через пару лет совершат новый рывок, оставив конкурентов далеко позади.
Подробнее разобраться в управление и менеджменте в медицине, вы сможете на онлайн курсе «Управление частной клиникой» для главных врачей и управляющих медицинских организаций в Школе Медицинского Бизнесаhttps://medicalbusinesschool.com/private_clinic
Понравилась статья?
Мнение автора
Часто задаваемые вопросы
Расписание — это стратегический финансовый документ, а не операционная таблица. Отвечать за него должен собственник или генеральный директор, потому что именно они видят общую финансовую модель и понимают, какие специалисты (ядра или ассортимента) и в каком объеме нужны для максимальной выручки. Администратор или руководитель колл-центра, даже самый грамотный, мыслит категориями «заполнить слоты», а не «увеличить средний чек». Передача расписания в операционное управление главному врачу допустима, но только при наличии жестких регламентов, утвержденных первым лицом.
Это два типа врачей, которые по-разному влияют на выручку.
- Специалисты ядра генерируют основной доход за счет наборного среднего чека. Они не только консультируют, но и проводят манипуляции, операции или назначают комплексное лечение, которое оплачивается сразу. Примеры: гинекологи, хирурги, стоматологи, проктологи.
- Специалисты ассортимента имеют фиксированный чек за прием и формируют дополнительные услуги. Они необходимы для создания «законченного случая лечения». Примеры: эндокринологи, терапевты, педиатры на чистой консультации. Баланс между этими группами критически важен: без «ассортимента» пациенты уходят в другие клиники за комплексным лечением.
Норматив, к которому нужно стремиться — 90%. Среднерыночный показатель без специальной работы над процессами и обучением персонала составляет 45–50%. Разница напрямую конвертируется в деньги. Например, при 1000 звонках в месяц и среднем чеке 4000 рублей потери из-за низкой конверсии составляют около 1,8 млн рублей ежемесячно. Однако прежде чем обучать администраторов, важно проверить, не «тонут» ли они в звонках, не связанных с записью (например, вопросы о готовности анализов), и оптимизировать эти процессы.
eNPS (employee Net Promoter Score) — это инструмент измерения лояльности сотрудников. Сотрудникам задают вопрос: «Оцените по шкале от 1 до 10, насколько вероятно, что вы порекомендуете нашу компанию как работодателя своим друзьям?». На основе ответов выделяют сторонников (9–10), пассивных (7–8) и критиков (0–6). Показатель eNPS рассчитывается как % сторонников минус % критиков. В условиях острейшего кадрового дефицита (более 23 тысяч вакансий врачей) этот показатель позволяет понять реальное положение дел в коллективе и предотвратить отток ценных сотрудников. Хороший уровень для медицинской отрасли — 55.
Нет. Золотое правило: сначала оптимизация, потом реклама. Запускать маркетинговые кампании, имея неотлаженные внутренние процессы — значит сжигать бюджет. Пример из статьи: при среднерыночных показателях конверсии рекламный бюджет в 100 000 рублей принес всего 94 000 рублей дохода (убыток). При оптимизированных процессах (конверсия звонка в запись 90%, записи в прием 95%, первичного приема в лечение 60%) те же 100 000 рублей превратились в 722 500 рублей. Сначала необходимо выстроить расписание, обучить персонал, отладить процессы удержания пациентов, и только потом вкладывать деньги в привлечение новых.
Другие статьи







